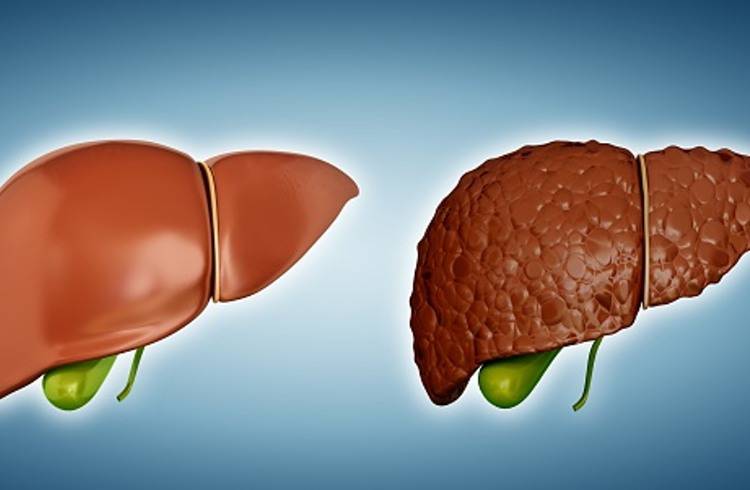
سیروز کبدی به یکی از بیماری های شایع در اکثر نقاط جهان تبدیل شده است.مصرف الکل یکی از دلایل ابتلا به سیروز کبدی در سراسر دنیاست.هم چنین برخی از بیماری ها زمینه ی ابتلا به سیروز کبدی را افزایش می دهند که می توان هپاتیت ویروسی نوع B و C در میان این موارد قرار داد.
برخی بیماریها نظیر «هموکروماتوز»، بیماری ویلسون، کمبود «آلفا یک آنتی تریپسین» و بیماری قندی میتوانند موجب بروز سیروز کبدی شوند. مصرف برخی داروها نظیر متوترکسات، آمیودارون و همچنین برخی سموم آفات نباتی از علل بروز بیماری سیروز کبدی هستند. برخی بیماریهای مادرزادی همچنین اختلالات ایمنی مثل هپاتیت خود ایمنی نیز میتوانند عامل بروز این بیماری باشند.
براساس اعلام متخصصان این حوزه، هپاتیت ویروسی نوع B و نوع اختلال ، C در مسیر خروج خون از کبد، مصرف مشروبات الکلی، بیماریهای متابولیک مثل هموکروماتوز، بیماری ویلسون و …، انسداد طولانی مدت مجاری صفراوی، اختلال خودایمنی، برخی سموم و داروها و سوء تغذیه جزو این عوامل برشمرده میشوند.
در عین حال باید توجه کرد که هپاتیت A و E در بروز سیروز کبدی نقشی ندارند ولی در صورتی که فرد مبتلا به بیماری مزمن کبدی B و C و یا سیروز دچار هپاتیت A و E شود، بیماری تشدید میشود. به همین دلیل پزشک آزمایش این نوع هپاتیتها را درخواست میکند.
مهمترین و بیشترین علت سیروز در ایران چیست؟
بیشترین علت بیماری سیروز کبدی در اروپا مصرف بیش از حد و طولانی مدت الکل است. در ایران بیشترین علت این بیماری ابتلا به هپاتیت مزمن «B» است. باید توجه داشت که از هر 100 نفر بیمار مبتلا به هپاتیت «B» از نوع حاد، دو تا چهار نفر به هپاتیت مزمن مبتلا میشوند و در صورت عدم درمان و پیشرفت بیماری ممکن است بیماری آنها به سیروز تبدیل شود.
ایجاد بافت جوشگاهی (فیبروزه) در کبد چگونه است؟
آیا تاکنون پس از ترمیم و بهبودی یک زخم به بافت تشکیل شده در آن ناحیه دقت کردهاید؟ بافت ایجاد شده در ناحیه زخم ترمیمی بافت کلاژن است. بافت فیبروز از کلاژن تشکیل شده و کلاژن مجموعهای از پروتئینهای خارج سلولی است که در پاسخ به التهاب در کبد در محلهای آسیب دیده ایجاد میشود. سلولهای ایتو (ito) در حالت عادی در کبد غیرفعال هستند و پس از فعال شدن به علل مختلف نظیر التهاب مواد کلاژن تولید میکنند.
توصیههای پزشکی به بیماران مبتلا به سیروز
– هرگز نباید ناامید شد. ناامیدی سبب تشدید بسیاری از بیماریها میشود. باید ضمن توکل به خدا به دنبال درمان دارویی و رعایت دستورات پزشک بود.
– نباید بیماری خود را از دیگران مخفی سازید. باید از دیگران نیز کمک بگیرید.
– به طور مرتب و دورهای تحت نظر پزشک معالج خود باشید.
– ناخنهای خود را مرتب کوتاه کنید. مواظب باشید که کناره ناخنها زیادی گرفته نشود و زخمی نشوید.
– به فعالیت عادی زندگی خود ادامه دهید و برحسب توان فیزیکی خود فعالیت کنید.
– به غذای خود نمک اضافه نکنید.
– از تخلیه شدید و محکم بینی خود خودداری کنید.
– جهت مسواک زدن از مسواک با پرزهای نرم استفاده شود.
– از قرار گرفتن در موقعیتهایی که امکان صدمه خوردن شما وجود دارد خودداری کنید.
– در صورت آب آوردن شکم، روزانه نیم ساعت داخل وان آب ولرم (تا گردن) قرار گیرید.
– از سبزیجات و میوههای تازه به اندازه دلخواه استفاده کنید. باید توجه داشت که شستشو و ضدعفونی کردن سبزیجات و میوهها ضروری است.
– سعی کنید به جای گوشت قرمز از پروتئینهای گیاهی، گوشت ماهی و مرغ استفاده کنید.
– در صورت بروز تب، تهوع، درد شکم، سوزش ادرار و یا سیاه شدن مدفوع بلافاصله با مرکز هپاتیت مشورت کنید و اگر امکان نداشته باشد به اورژانس بیمارستانها مراجعه کنید.
– هرگز مشروبات الکلی استفاده نکنید. زیان آن یک امر ثابت شده است.
– از بیمار مبتلا به سیروز دوری نکنید! هیچ نوعی از سیروز واگیردار نیست اما اگر عامل آن ویروس هپاتیت «B» باشد فقط ممکن است این ویروس انتقال یابد که این به منزله انتقال سیروز نیست.
رژیم غذایی بیماران مبتلا به سیروز
یکی از مهمترین مسائل در رابطه با بیماران مبتلا به سیروز، رژیم غذایی است و نشان داده شده است که یک رژیم غذایی مناسب در بسیاری از موارد باعث تحول شدیدی در بیماری و حال شخص میشود. رژیم غذایی هر بیمار بستگی به شدت و وضعیت بیماری وی دارد اما اصول کلی همه آنها یکی است.
عناصر تشکیل دهنده مواد غذایی عبارتند از: کربوهیدارتها (مواد نشاستهای)، پروتئینها، چربیها، ویتامینها، مواد معدنی و فیبرهای غذایی.
منبع:ایسنا