در این مقاله از دکتر سلام به بیماری سلول داسی شکل پرداخته ایم. در این مقاله می خواهیم شما را با اطلاعاتی در خصوص بیماری سلول داسی شکل آشنا کنیم تا اطلاعات بیشتری از این بیماری بدست آورید. توصیه ما این است که این مطلب را از دست ندهید و حتما آن را مطالعه کنید و از دست ندهید. با ما همراه شوید.
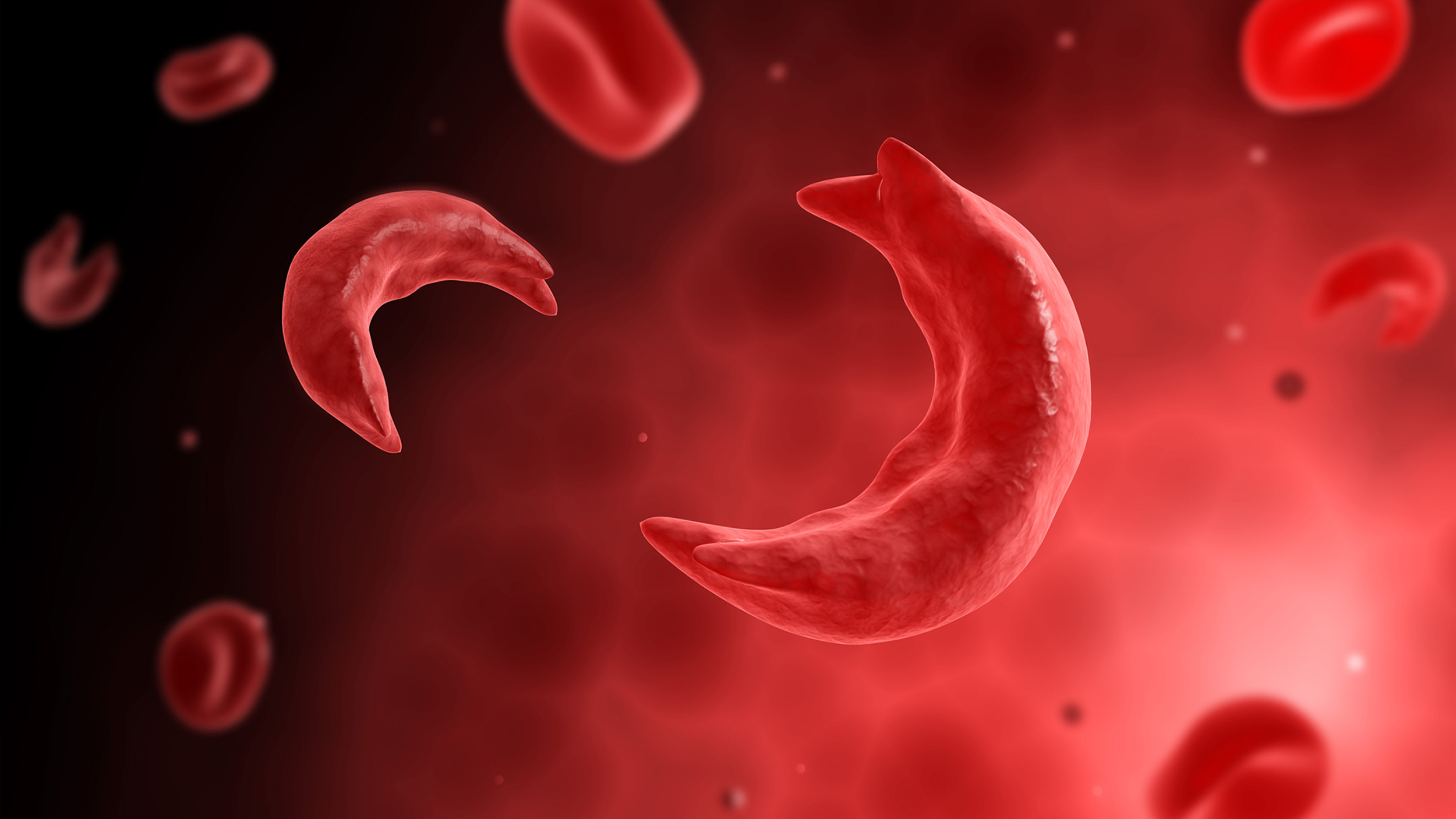
سیکل سل یک اختلال خونی ارثی است که موجب تولید هموگلوبین غیرطبیعی HbS میشود. چنین وضعیتی عوارض متعددی به دنبال دارد.
تظاهرات بالینی وسیعی از جمله آنمیناشی از همولیز، تجمع آهن ثانویه به تزریق خونهای مکرر، عفونتهای باکتریایی، عوارض ریوی، انسداد عروقی و اپیزودهای حملهای درد در این بیماران مشاهده میشود. درمان پیشگیرانه بیشتر از همه بر هیدروکسی اوره، واکسیناسیون رایج و درمان پروفیلاکتیک آنتیبیوتیکی متمرکز است. البته درمان آهنزدا و مدیریت درد باید به عنوان گزینههای اصلی درمانی درنظر گرفته شوند. از آنجا که سیکل سل میتواند به میزان زیادی کیفیت زندگی بیمار را تحت تاثیر قرار دهد، انتخاب بهترین گزینهها برای مدیریت درمان این بیماری الزامی است.
بیماری سلول داسیشکل شایعترین نشانگان داسیشکل است که بر اثر جایگزینی اسیدآمینه گلوتامیک با اسیدآمینه والین در ششمین اسید آمینه زنجیره بتا پروتئین گلوبین ایجاد میشود. این جایگزینی، منتهی میشود به پلیمریزاسیون هموگلوبین S با قدرت انتقال اکسیژن اندک و در نتیجه تولید گلبولهای قرمز داسیشکل. نتیجه چنین وضعیتی، بروز عوارضی نظیر نشانگان حاد قفسهسینه، آنمی، درد مزمن، عفونتهای پنوموکوکی، هایپرتانسیون ریوی، عوارض ایسکمیک و حملات انسداد عروقی است. داسیشکل شدن در شرایط کمآبی (دهیدراتاسیون) و هیپوکسی بافتی (صعود به ارتفاعات و اسیدوز) زیاد میشود. هموگلوبین غیر طبیعی به شکل هلال درآمده و در نتیجه اریتروسیت سفت و محکم شده و ممکن است جریان خون را در مویرگها مسدود کند.
مهمترین عوامل مستعدکننده حملات حاد سیکل سل عبارتند از هیپوکسی، دهیدراتاسیون، عفونت، استاز وریدی، بارداری، مصرف الکل، صعود به ارتفاعات، درجه حرارت بالا یا پایین محیطی، اسیدوز، ورزش هوازی شدید و بیهوشی.
تاریخچه بیماری سیکل سل
بیماری سیکل سل از نظر بالینی برای اولین بار در 1910 تعریف شد، اما دههها طول کشید تا درک و تعریف مولکولی و ژنتیکی درستی از این بیماری بدست آید. در سال 2013 میلادی گزارش شد که عوارض ناشی از این بیماری باعث 176هزار مورد مرگ شده است این در حالی است که میزان مرگ ناشی از این بیماری در سال 1990 میلادی، 113هزار مورد بوده است.
درمان پیشگیرانه سیکل سل
هیدروکسی اوره: هیدروکسی اوره درمان اصلی مبتلایان به سیکل سل است. این مهارکننده خوراکی ریبونوکلئوتید ردوکتاز، ثابت شده است که باعث القای هموگلوبین جنینی و مهار پلیمریزاسیون هموگلوبین S میشود. در نتیجه موجب کاهش و پیشگیری از عوارض حاد و مزمن مرتبط با بیماری سیکل سل خواهد بود. به علاوه، اکسید نیتریک آزادشده از متابولیسم هیدروکسی اوره، ممکن است موجب گشادی عروق شود که این وضعیت برای پیشگیری از هایپرکوآگولیشن لازم است. مصرف طولانیمدت هیدروکسی اوره، با توانایی آن در کاهش حملات درد، نیاز به تزریق خون، بستری بیمارستانی و مرگ مرتبط است. درمان با هیدروکسی اوره باید در کودکان بزرگتر از 9 ماه بدون علامت و با علامت توصیه شود. در مورد بیماری سیکل سل، هیدروکسی اوره در دوز خوراکی 15میلیگرم به ازای هر کیلوگرم وزن بدن بیمار شروع شده و هر 12 هفته 5میلیگرم به ازای هر کیلوگرم وزن بدن در روز تا حداکثر دوز 35 میلیگرم به ازای هر کیلوگرم وزن بدن در روز افزایش یابد. عوارض شایع این دارو عبارتند از میلوساپرشن، وضعیتهای غیرطبیعی اریتروسیت، افزایش آنزیمهای عملکردی کبد، اختلال کلیوی و افزایش خطر مرگ. بنابراین، مانیتورینگ بیمار در هنگام مصرف این دارو باید درخواست CBC و اندازه گیری میزان هموگلوبین جنینی، آزمونهای عملکردی کلیوی و کبدی و آزمون بارداری در زنان انجام شود. تجویز هیدروکسی اوره در زنان باداری یا شیرده توصیه نمیشود.
واکسنها و آنتیبیوتیکهای پروفیلاکتیک: واکسنهای پنوموکوکی و آنتیبیوتیک درمانی پروفیلاکتیک برای پیشگیری از پنومونی در کودکان مبتلا به سیکل سل توصیه میشود. همچنین توصیه شده است که بزرگسالان واکسیناسیون پنوموکوکی پیشگیرانه را دریافت کنند. برای پیشگیری از عفونت پنوموکوکی، پنیسیلین خوراکی Vدوبار در روز، آنتیبیوتیک انتخابی در کودکان است. در کنار درمان آنتیبیوتیکی، برنامه واکسیناسیون پنوموکوکی باید برای کودکان براساس سنشان انجام شود. پرنار13(Prenar13) بهصورت تزریق 5/0 میلیلیتری داخل عضلانی برای افراد بزرگتر از 6 سال و پنومووکس 23 برای بیماران بالای 19 سال بهصورت تزریق 5/0 میلیلیتری زیرجلدی یا داخل عضلانی در شرایطی که حداقل 8 هفته قبل واکسن پرنار13 تجویز شده، توصیه میشود.
گزینههای درمانی سیکل سل
درمان آهنزدا: دفع آهن اضافی از ارگانهای حیاتی و بافتهای آسیبدیده ضروری است. در واقع 3 دارو برای دفع آهن اضافی از بدن موجودند:دفروکسامین(دسفرال)، دفرازیروکس(اکسجید) و دفریپرون(L1). در میان گزینههای درمانی موجود، دفروکسامین تنها داروی آهنزدای تزریقی است که با دوز روزانه 5/0 تا 1 گرم بهصورت داخل عضلانی یا اینفیوژن داخل وریدی آهسته یا زیرجلدی تجویز میشود. نیمه عمر طولانی (8 تا 16 ساعت)دفرازیروکس، که اولین داروی خوراکی آهنزدای مورد تایید سازمان غذا و داروی آمریکاست، امکان مصرف یکبار در روز این داروی آهنزدا را فراهم کرده است. در مقام مقایسه، دفریپرون یک قرص خوراکی پوششدار است که نیمه عمر کوتاهتری دارد(2تا3 ساعت) و باید سه بار در روز مصرف شود. عوارض جانبی قابلذکر برای این گروه داروها عبارتند از تغییر رنگ ادرار، اسهال، اختلال کبدی. نارسایی کبدی/کلیوی و خونریزیهای گوارشی از عوارض دفرازیروکس؛ همچنین آگرانولوسیتوز شدید و نوتروپنی از عوارض دفریپرون است که با مانیتورینگ دقیق بیمار قابلپیشگیری است. تصمیمگیری برای انتخاب بهترین گزینه درمانی برای هر بیمار، به عوامل متعددی نظیر هزینه داروها، پوشش بیمهای بیمار، راه مصرف دارو و ترجیح کلی خود بیمار بستگی دارد.
منبع: شفا آنلاین