در مورد جراحی سرطان پروستات چه می دانید؟ پروستات غده ای است تقریبا به اندازه گردو که بین مثانه و آلت تناسلی واقع شده است. پروستات در مقابل راست روده قرار دارد. مجرای خروجی ادرار از مرکز پروستات عبور می کند و به آلت تناسلی متصل می شود و به مثانه اجازه می دهد تا ادرار از این مسیر خارج شود. سرطان پروستات یکی از بیماری هایی است که سلامت مردان را تحت تاثیر قرار می دهد. در این مقاله از بخش بیماری ها و سلامت مردان دکتر سلام به بررسی جراحی سرطان پروستات می پردازیم.
آناتومی پروستات
وظیفه پروستات عبارت است از ترشح مایعی که به حجم منی کمک می کند. این مایع پروستات کمی خاصیت قلیایی دارد، شیری یا سفید رنگ است و در انسان ها معمولا حدود ۳۰ درصد از حجم منی را تشکیل می دهد و 70 درصد دیگر، مایع اسپرم و مایع منی است. خاصیت قلیایی مایع منی به خنثی کردن اسیدیته ناحیه واژینال کمک می کند و طول عمر اسپرم را طولانی تر می کند. مایع پروستات در بخش اول انزال، همراه با قسمت بیشتری از اسپرم خارج می شود. در مقایسه با تعداد کمی از اسپرماتوزوئید هایی که عمدتا با مایع منی از بین می روند، آنهایی که در مایع پروستات هستند، حرکت بهتر و طول عمر بیشتری دارند و از مواد ژنتیکی بهتر محافظت می کنند.

پروستات مایعی را ترشح می کند که تغذیه و محافظت از اسپرم را بر عهده دارد. در طول انزال، پروستات این مایع را به داخل مجرای ادرار فشار می دهد و آن را به عنوان منی و همراه با اسپرم دفع می کند. مجرای اسپرم، اسپرم را از بیضه به مجرای ادرار منتقل می کند. کیسه های منی در طول انزال به خارج شدن منی کمک می کنند.
از نظرآناتومیک، پروستات را می توان به دو روش زیر تقسیم کرد: ناحیه یا لوب. این قسمت فاقد کپسول است و توسط گروهی از فیبروماسکولارها احاطه شده است. این قسمت در عضلات کف لگن قرار داردکه در طول فرآیند انزال منقبض می شود. . پروستات همچنین حاوی برخی از عضلات نرم است که به خارج کردن منی در هنگام انزال کمک می کنند.
اختلالات پروستات
پروستاتومگالی می تواند به علت بروز یکی از شرایط زیر باشد:
التهاب
پروستاتیت، التهاب غده پروستات است. اساسا چهار نوع پروستاتیت وجود دارد که هر کدام علل و نتایج متفاوتی دارند. دو شکل نسبتا غیر معمول آن، پروستاتیت حاد و پروستاتیت باکتریایی مزمن هستند که با مصرف آنتی بیوتیک ها (گروه I و II) درمان می شوند. پروستاتیت مزمن غیر باکتریایی یا سندرم درد مزمن لگنی که حدود 95٪ از تشخیص پروستاتیت را شامل می شود توسط انواع زیادی از داروها از جمله مسدود کننده های آلفا، فیزیوتراپی، روان درمانی، آنتی هیستامین ها، داروهای ضد انعقادی، تعدیل کننده های (مدولاتور) عصبی، فیتوتراپی، جراحی و غیره، درمان می شود. اخیرا، ترکیبی از درمان نقاط محرک و درمان روانشناختی نیز برای پروستاتیت گروه سوم موثر بوده است. پروستاتیت رده IV، نسبتا غیر معمول است و نوعی لکوسیتوز(افزایش تعداد گلبول های سفید خون) می باشد.
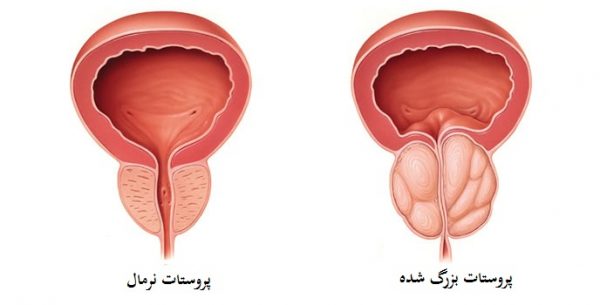
هیپرپلازی خوش خیم پروستات
هیپرپلازی خوش خیم پروستات (BPH)، که با عنوان بزرگ شدن پروستات نیز شناخته می شود، افزایش غیر سرطانی در اندازه غده پروستات است. علائم ممکن است شامل تکرر ادرار، مشکل در شروع ادرار، جریان ضعیف ادرار، ناتوانی در ادرار کردن و یا از دست دادن کنترل مثانه باشد. عوارض می تواند شامل عفونت های مجاری ادراری، سنگ های مثانه و مشکلات کلیوی مزمن باشد.
علت بروز آن روشن و معلوم نیست. عوامل خطر شامل سابقه خانوادگی، چاقی، دیابت نوع ۲، ورزش نکردن به میزان کافی و اختلال نعوظ می باشد. داروهایی نظیر سودوفدرین (pseudoephedrine) ، آنتی کولینرژیک ها (anticholinergics) و مسدود کننده های کانال کلسیم ممکن است علائم را بدتر کنند. مکانیسم زیربنایی و اساسی شامل فشار پروستات بر روی مجرای ادرار است که عبور ادرار از مثانه را با مشکل روبرو می کند. تشخیص، معمولا براساس علائم و انجام معاینات و پس از حذف سایر علل احتمالی دیگر انجام می شود.
گزینه های درمانی شامل تغییر در سبک زندگی، داروها و انجام تعدادی از روش ها و جراحی ها می باشد. در افرادی که علائم خفیفی دارند، کاهش وزن، انجام تمرینات ورزشی و کاهش مصرف کافئین توصیه می شود. در افرادی که علائم مهم و قابل توجهی دارند، داروهای مورد مصرف ممکن است شامل مسدود کننده های آلفا مانند ترازوسین یا مهارکننده های آلفا 5-ردوکتاز مانند فیناستراید باشند عمل جراحی برداشتن بخشی از پروستات در افرادی که با اقدامات دیگر بهبود پیدا نمی کنند، انجام می شود. (داروهای جایگزین، مانند نخل بادبزنی، به نظر نمی رسد که بتواند کمکی کند)
در حدود ۱۰۵ میلیون نفر در سطح جهانی، تحت تاثیر هیپرپلازی خوش خیم پروستات قرار می گیرند. این بیماری معمولا بعد از سن ۴۰ سالگی شروع می شود. نیمی از مردانی که بالای 50 سال و بیشتر سن دارند، تحت تاثیر این بیماری قرار می گیرند. پس از سن۸۰ سالگی، در حدود ۹۰ درصد از مردان به این بیماری مبتلا می شوند. اگر چه سطوح آنتی ژن خاص پروستات ممکن است در مردان با هیپرپلازی خوش خیم پروستات افزایش یابد، اما این وضعیت خطر سرطان پروستات را افزایش نمی دهد.
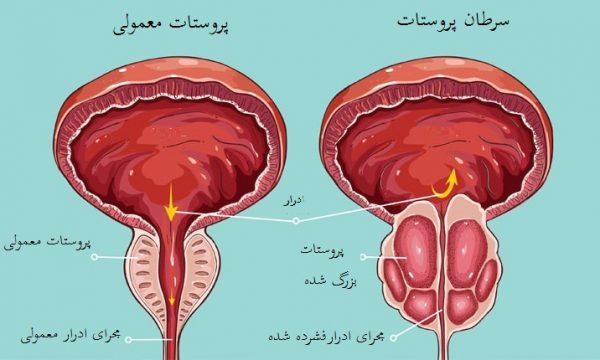
سرطان پروستات
سرطان پروستات یکی از شایع ترین سرطان ها در کشورهای توسعه یافته و عامل اصلی مرگ و میر در مردان مسن می باشد. غربالگری سرطان پروستات ممکن است به صورت معاینه فیزیکی یا اندازه گیری سطح آنتی ژن اختصاصی پروستات در خون باشد.
علائم و نشانه های سرطان پروستات
سرطان پروستات در مراحل اولیه معمولا هیچ نشانه و علامت واضح و روشنی ندارد. برخی اوقات سرطان پروستات می تواند منجر به علائمی نظیر بیماری هیپرپلازی خوش خیم پروستات شود که عبارتند از تکرر ادرار، شب ادراری(افزایش ادرار در شب)، مشکل شروع ادرار و نگهداری جریان ثابت ادرار، هماچوری (وجود خون در ادرار) و دیسوری (ادرار همراه با درد) . مطالعه ای که بر اساس ارزیابی مراقبت از بیمار در سال ۱۹۹۸ در ایالات متحده انجام گرفت، نشان داد که حدود یک سوم از بیمارانی که به سرطان پروستات مبتلا هستند، یک یا چند مورد از این علائم را داشتند در حالی که دو سوم این افراد، هیچ نشانه و علامتی نداشتند.
سرطان پروستات با اختلال در ادرار همراه است زیرا غده پروستات، اطراف مجرای ادراری پروستات را احاطه کرده است. بنابراین تغییراتی که در داخل غدد به وجود می آید، به طور مستقیم بر عملکرد ادرار تاثیر می گذارند. از آنجایی که مجرای اسپرم، اسپرم را از بیضه به مجرای ادرار منتقل می کند و ترشحات خود غده پروستات دارای محتویات منی می باشد، سرطان پروستات ممکن است مشکلاتی را در عملکرد جنسی مانند مشکل بروز نعوظ یا انزال دردناک ایجاد کند.
عوامل خطر مربوط به سرطان پروستات
درک کاملی از علل بروز سرطان پروستات به دست نیامده است. عوامل خطر اولیه عبارتند از چاقی، سن و سابقه خانوادگی. سرطان پروستات در مردانی که کمتر از ۴۵ سال دارند، بسیار غیر معمول است اما با افزایش سن بیشتر می شود. میانگین سنی برای تشخیص سرطان پروستات، ۷۰ سالگی است. بسیاری از مردان هرگز نمی دانند که مبتلا به سرطان پروستات هستند. مطالعات کالبد شکافی در مردان چینی، آلمانی، اسرائیلی، جامائیکایی، سوئدی و اوگاندایی که بر اثر دلایل دیگری جان خود را از دست داده بودند، نشان داد که ۳۰ درصد از این مردان در پنجاه سالگی و ۸۰ درصد از آنها در هفتاد سالگی به سرطان پروستات مبتلا بوده اند.
مردانی که اعضای درجه اول خانواده آنها به سرطان پروستات مبتلا هستند، در مقایسه با مردانی که سابقه خانوادگی ابتلا به سرطان پروستات ندارند، دو برابر بیشتر در معرض خطر ابتلا به این سرطان قرار دارند. به نظر می رسد این خطر در مردانی که برادر سرطانی دارند بیشتر از مردانی است که پدر سرطانی دارند. در ایالات متحده آمریکا، در سال ۲۰۰۵، در حدود ۲۳۰۰۰۰ مورد سرطان پروستات و ۳۰۰۰۰ مرگ ناشی از سرطان پروستات وجود داشته است. مردانی که فشار خون بالایی دارند، احتمال ابتلا به سرطان پروستات در آنها بیشتر است. خطر افزایش سرطان پروستات با نداشتن تمرینات ورزشی، در ارتباط است.

ژنتیک
داشتن سابقه ژنتیکی، ممکن است در خطر ابتلا به سرطان پروستات نقش داشته باشد، همانطور که توسط انجمن های نژادی، خانوادگی و انواع ژن های خاص پیشنهاد شده است. مردانی که یک خویشاوند درجه اول (پدر یا برادر) مبتلا به سرطان پروستات دارند، دو برابر بیشتر در خطر ابتلا به سرطان پروستات قرار دارند و آنهایی که دارای دو خویشاوند درجه اول مبتلا به سرطان دارند، در مقایسه با مردانی که دارای هیچگونه سابقه خانوادگی نیستند، پنج برابر بیشتر در معرض خطر ابتلا به سرطان هستند. در ایالات متحده آمریکا، سرطان پروستات بر روی مردان سیاه پوست، بیشتر از مردان سفید پوست و یا اسپانیایی تاثیر می گذارد و در مردان سیاه پوست نیز کشنده تر است. در مقابل، میزان شیوع و مرگ و میر این سرطان، در مردان اسپانیایی یک سوم کمتر از سفید پوستان غیر اسپانیایی می باشد. مطالعاتی که بر روی دوقلو ها در اسکاندیناوی انجام گرفته، نشان می دهد که ۴۰ % خطر سرطان پروستات می تواند به دلیل عوامل ارثی و ژنتیکی باشد.
رژیم غذایی
مصرف میوه ها و سبزیجات تاثیر و فایده کمی در پیشگیری از سرطان پروستات دارند و شواهد نشان می دهند که میوه و سبزیجات، نقش کمی در بروز سرطان پروستات بازی می کنند. گوشت قرمز و گوشت فرآوری شده نیز تاثیر کمی در مطالعات انسانی داشته است. مصرف زیاد گوشت در بعضی از مطالعات، با خطر بیشتری همراه بوده است.
کاهش سطح ویتامین D در خون، ممکن است خطر ابتلا به سرطان پروستات را افزایش دهد. مکمل های اسید فولیک هیچ گونه تاثیری بر خطر ابتلا به سرطان پروستات ندارند.
قرار گرفتن در معرض دارو
بین سرطان پروستات و مصرف برخی از داروها، روش های پزشکی و شرایط پزشکی نیز ارتباط وجود دارد. استفاده از داروهای کاهش دهنده کلسترول معروف به استاتین ها می تواند خطر ابتلا به سرطان پروستات را کاهش دهد.
عفونت
عفونت و یا التهاب پروستات (prostatitis) ممکن است شانس ابتلا به سرطان پروستات را افزایش دهد در حالی که مطالعات دیگری نشان می دهند که عفونت ممکن است به پیشگیری از سرطان پروستات کمک کند زیرا باعث افزایش جریان خون به این ناحیه می شود. به طور خاص، ابتلا به عفونت ناشی از عفونت های مقاربتی، کلامیدیا، سوزاک یا سیفلیس به نظر می رسد که این خطر را افزایش می دهند.
چندین مطالعه نشان داده اند که ویروس پاپیلوما(ورم یا برآمدگی های پوستی) نقش بالقوه ای در بروز سرطان پروستات دارد، اما تا سال ۲۰۱۵ این مدارک قطعی و کافی نبود. بررسی که در سال ۲۰۱۸ انجام شد، نشان داد که ممکن است افزایش خطر ابتلا به سرطان پروستات وجود داشته باشد، اما به این نکته نیز اشاره کرد که این افزایش خطر، هنوز جای بحث و گفتگو دارد.
عوامل محیطی
تحقیقات منتشر شده در ماه مه سال 2007 نشان داد که کهنه سربازان جنگ آمریکا که در معرض عامل نارنجی(یک ماده شیمیایی که توسط ایالات متحده آمریکا در جنگ ویتنام مورد استفاده قرار می گرفت) قرار داشتند، بعد از انجام عمل جراحی، 48 درصد خطر ابتلا به سرطان پروستات را افزایش دادند.
رابطه جنسی
اگر چه شواهدي دال بر اینکه انزال مکرر ممکن است خطر ابتلا به سرطان پروستات را کاهش دهد وجود دارد، اما هيچ نتيجه اي از آزمایشات کنترل شده تصادفي وجود ندارد که نشان دهد انزال مکرر، در این میان نقشی داشته باشد. بین وازکتومی و سرطان پروستات رابطه ای وجود دارد، اما برای تعیین این که آیا بین این دو یک رابطه سببی وجود دارد یا خیر، به تحقیقات بیشتری نیاز است.
 تشخیص سرطان پروستات
تشخیص سرطان پروستات
انجمن سرطان آمریکا بر این باور است که مردها نباید بدون آگاهی از آنچه که ما در مورد خطرات و مزایای آزمایش و درمان می دانیم مورد آزمایش قرار بگیرند. با شروع سن ۵۰ سالگی (اگر آفریقایی یا آمریکایی هستید با شروع سن 45 سالگی یا اگر پدر یا برادرتان قبل از ۶۵ سالگی از این بیماری رنج می برد) با دکترتان درباره مزایا و معایب آزمایش صحبت کنید. بنابراین می توانید تصمیم بگیرید که آیا آزمایش برای شما انتخاب درستی هست یا خیر؟
آزمایش های مختلف دیگری نیز وجود دارند که می توانند اطلاعات بیشتری درباره پروستات و مجاری ادراری فراهم کنند. ممکن است که پزشک با معاینه رکتوم دیجیتال یا DRE، اختلالات پروستات را تشخیص دهد. سیستوسکوپی با استفاده از لوله دوربین دار نازک و قابل انعطافی که در داخل مجرای ادراری (پیشابراه) قرار داده میشود مجاری ادراری را از داخل مثانه نشان می دهد. اولترا سونوگرافی ترانس رکتال با استفاده از امواج صوتی و به وسیله یک پروب در رکتوم (راست روده) از پروستات عکس می گیرد.
اما تنها آزمایشی که سرطان پروستات را به طور قطعی ثابت میکند بیوپسی (نمونه گیری) است. یعنی برداشتن قطعات کوچکی از پروستات برای بررسی میکروسکوپی.
معاینه رکتوم دیجیتال
پزشکان از معاینه رکتوم دیجیتال یا DRE به عنوان یک تست نسبتا ساده برای چک کردن پروستات استفاده می کنند.
آزمایش خون آنتی ژن مخصوص پروستات یا PSA
PSA ماده ای است که توسط غده پروستات تولید می شود. سطوح بالای PSA ممکن است نشان دهنده سرطان پروستات یا بیماری های غیر سرطانی مثل التهاب پروستات یا بزرگ شدگی پروستات باشد.
اولتراسوند پروستات و بیوپسی یا نمونه گیری
اولتراسوند پروستات شامل پروب کوچکی است که در قسمت کوچکی از رکتوم (راست روده) قرار داده می شود. این پروب امواج صوتی با فرکانس بالایی را تولید می کند که در سطح پروستات انعکاس پیدا می کند. از این روش برای تولید ویدئو و تصاویر فتوگرافیک از غده پروستات استفاده می شود.
سیستوسکوپی یا آزمایش وارسی مثانه
سیستوسکوپی که سیستورسروسکوپی یا وارسی مثانه نیز نامیده می شود آزمایشی است که سلامت مجاری ادراری و مثانه را نشان می دهد.
سی تی اسکن
سی تی اسکن از اشعه ایکس و کامپیوتر برای تولید تصویر از برش عرضی بدن استفاده می کند. این تصویر به دکتر اجازه می دهد که غدد لنفاوی بزرگ شده یا متورم را که ممکن است نشان دهنده گسترش سرطان باشند چک کند.
 کنترل سرطان پروستات
کنترل سرطان پروستات
درمان سرطان پروستات ممکن است شامل نظارت فعال، جراحی، پرتو درمانی شامل براکی تراپی (براکی تراپی پروستات) و پرتو درمانی اکسترنال بیم، پروتون درمانی، هایفو گرافی (امواج متمرکز ماورای صوتی با شدت بالا) یا HIFU، کرایوتراپی یا سرماتراپی، هورمون تراپی، شیمی درمانی یا ترکیبی از این درمانها باشد. همچنین درمان ها به مداخلات مبتنی بر بقا گسترش پیدا می کنند.
این مداخلات بر پنج حوزه متمرکز هستند. شامل نشانه های فیزیکی، نشانه های روانشناختی، پایش، ارتقای سلامت و هماهنگی درمان. با این حال یک بررسی منتشر شده فقط سطوح بالای مداخلات مورد نظر مدیریت نشانه های فیزیکی و روانشناختی و ارتقای سلامت را اثبات کرده است، بدون اینکه در مورد مداخلات پایشی یا هماهنگ کننده درمان بررسی را انجام دهد.
گزینه درمانی مطلوب به مرحله بیماری، درجه گلیسون و سطح PAS بستگی دارد. فاکتورهای مهم دیگر عبارتند از سن فرد، سلامت عمومی او، احساسش درباره درمان های موجود و اثرات جانبی احتمالی. به این علت که تمام درمان ها می توانند اثرات جانبی قابل توجهی مثل اختلال نعوظ و بی اختیاری ادراری داشته باشند، مباحث درمانی اغلب بر روی متعادل کردن اهداف درمان با خطرات تغییر سبک زندگی متمرکز هستند.
انتخاب گزینه های درمانی ممکن است شامل تصمیمات پیچیده به همراه فاکتور های زیادی باشد. برای مثال بعد از عدم موفقیت در پرتو درمانی اولیه، جراحی رادیکال پروستاتکتومی که به لحاظ تکنیکی یک عمل جراحی بسیار چالش برانگیز است ممکن است گزینه خوبی نباشد. ممکن است در این مورد لازم باشد تصمیم گیری شود.
اگر سرطان به بافت های مجاور پروستات گسترش یابد گزینه های درمانی به طور قابل توجهی تغییر می کنند. بنابراین بیشتر پزشکانی که سرطان پروستات را درمان می کنند از انواع مختلفی از نوموگرام ها برای پیش بینی احتمالی گسترش سرطان استفاده می کنند. درمان به روش پایش فعال، هایفو درمانی، پرتو درمانی اکسترنال بیم، براکی تراپی یا سرما درمانی و جراحی به طور کلی به مردانی که سرطان در پروستات شان باقی می ماند پیشنهاد می شود. ممکن است متخصصان، هورمون درمانی و شیمی درمانی را برای مواردی که بیماری به اندام های اطراف پروستات نیز گسترش یافته است در نظر داشته باشند. با این حال استثنائاتی نیز وجود دارد. پرتو درمانی می تواند بعضی از تومورهای پیشرفته را درمان کند و هورمون درمانی بعضی تومورها را در مراحل اولیه شان درمان می کند. همچنین پزشکان ممکن است کرایوتراپی یا سرما درمانی (فرایند منجمد کردن تومور)، هورمون تراپی و یا شیمی درمانی را در صورتی که درمان اولیه دچار شکست شود و سرطان گسترش پیدا کند مورد استفاده قرار دهند.
جراحی سرطان پروستات
جراحی یک انتخاب معمول برای درمان سرطان پروستات است. البته اگر تصور نشود که سرطان به خارج از غده پروستات گسترش پیدا کرده است.
نوع اصلی جراحی برای سرطان پروستات، جراحی رادیکال پروستاتکتومی است. در این عمل، جراح تمام غده پروستات را به طور کامل خارج می کند و بعلاوه مقداری از بافت اطراف آن شامل کیسه های منی. جراحی رادیکال پروستاتکتومی به روش های مختلفی قابل انجام است.

رویکردهای باز به جراحی رادیکال پروستاتکتومی (جراحی پروستات رادیکال)
در رویکرد سنتی تر در پروستاتکتومی رادیکال، جراح از طریق یک برش در پوست، پروستات و بافت های اطراف آن را خارج می کند. این نوع جراحی که گاهی از آن به دسترسی باز ارجاء داده می شود، در حال حاضر نسبت به گذشته کمتر انجام می گیرد.
برای انجام این عمل دو روش اصلی وجود دارد. :
رادیکال پروستاتکتومی رتروپوبیک
برای این عمل، جراح یک برش در پایین شکم از ناف تا استخوان شرمگاهی ایجاد می کند. شما یا تحت بیهوشی عمومی قرار می گیرید (به خواب می روید) یا به شما بی حسی اپیدورال یا بی حسی نخاعی (اسپاینال) داده می شود (با کرخت شدن نیمه پایینی بدن) به همراه مسکن ها و داروهای آرام بخش در طول عمل جراحی.
اگر احتمال گسترش پیدا کردن سرطان به غدد لنفاوی مجاور وجود داشته باشد (که به سطح PSA، نتایج بیوپسی (نمونه برداری) پروستات و فاکتورهای دیگر بستگی دارد) ممکن است جراح مقداری از این غدد لنفاوی را نیز در حین عمل خارج کند که از آن به عنوان بیوپسی غدد لنفی نام برده می شود. معمولا این نمونه ها به آزمایشگاه فرستاده می شوند تا بررسی شود که آیا سلول های سرطانی در آنها وجود دارد یا خیر. چند روز طول می کشد تا نتایج آزمایشگاه آماده شود. اما در بعضی موارد ممکن است در حین عمل غدد سرطانی دیده شوند. اگر این اتفاق بیفتد و سلول های سرطانی در هر یک از این غدد دیده شوند ممکن است جراح عمل را ادامه ندهد. به این دلیل که احتمال نمی رود سرطان با جراحی درمان شود و حذف پروستات می تواند منجر به عوارض جانبی جدی گردد.
بعد از جراحی در حالی که هنوز در بیهوشی به سر می برید یک کاتتر (یک لوله ظریف و قابل انعطاف) در آلت شما قرار خواهد گرفت تا به تخلیه مثانه تان کمک کند. کاتتر معمولا به مدت یک تا دو هفته در حالی که شما در حال بهبود هستید در این محل باقی خواهد ماند. بعد از برداشتن کاتتر شما می توانید خودتان ادرار کنید.
بعد از جراحی احتمالا به مدت چند روز در بیمارستان خواهید ماند و فعالیت های شما به مدت چند هفته محدود خواهد شد.
پروستاتکتومی رادیکال پرینه ای
در این عمل، جراح یک برش روی پوست بین مقعد و کیسه بیضه ایجاد می کند. این رویکرد معمولا کمتر مورد استفاده قرار می گیرد. زیرا احتمال بروز مشکلات مربوط به نعوظ بیشتر می شود و همچنین نمی توان غدد لنفاوی اطراف را برداشت. اما این عمل اغلب کوتاه تر است و اگر نگران مشکل نعوظ نباشید و احتیاج نباشد که غدد لنفاوی اطراف پروستات برداشته شوند این عمل می تواند یک گزینه برای شما باشد. همینطور اگر مشکلات پزشکی دیگری داشته باشید که عمل جراحی رتروپوبیک را برای شما دشوار می کند شاید این عمل در مورد شما مورد استفاده قرار گیرد.
اگر این عمل به درستی انجام شود می تواند به اندازه عمل رتروپوبیک شفابخش باشد. عمل پرینه ای نسبت به عمل رتروپوبیک معمولا مدت کمتری طول می کشد و احتمالا درد کمتری داشته و دوران ریکاوری و نقاهت آسان تری بعد از آن وجود خواهد داشت.
بعد از عمل در حالی که شما هنوز بیهوش هستید یک کاتتر در آلت شما قرار می گیرد تا کمک کند مثانه تان را تخلیه کنید. کاتتر معمولا بین یک تا دو هفته حین درمان شما در محل باقی می ماند. بعد از این که کاتتر برداشته شود شما قادر خواهید بود که خودتان به تنهایی ادرار کنید. بعد از جراحی احتمالا به مدت چند روز در بیمارستان خواهید ماند و فعالیت های شما به مدت چندین هفته محدود خواهد شد.

رویکرد لاپاراسکوپیک به رادیکال پروستاتکتومی (جراحی پروستات رادیکال از طریق لاپاراسکوپی)
برای یک جراحی رادیکال پروستاتکتومی با لاپاراسکوپی یا LRP جراح ابزارهای جراحی دراز مخصوصی را از طریق چندین برش کوچک داخل می کند تا پروستات را خارج نماید. یکی از این ابزارها یک دوربین ویدیویی در انتهای خود دارد که به جراح امکان دیدن داخل بدن را میدهد.
پروستاتکتومی لاپاراسکوپیک نسبت به روش رادیکال پروستاتکتومی باز مزیت هایی دارد که عبارتند از خونریزی و درد کمتر، اقامت کوتاهتر در بیمارستان (معمولا بیشتر از یک روز نیست) و زمان ریکاوری سریع تر (اگرچه کاتتر لازم است که به اندازه همان مدت زمان در مثانه باقی بماند).
به نظر می رسد که برای جراحان باتجربه روش LRP به خوبی عمل رادیکال پروستاتکتومی باز عمل می کند اما ما هنوز در ایالات متحده نتایج طولانی مدتی برای این روش ها نداریم.
با این رویکرد، بهبودی کنترل مثانه ممکن است نسبتا با تاخیر انجام شود (کنترل مثانه نسبتا با تاخیر به حالت عادی درآید).
پروستاتکتومی رادیکال با لاپاراسکوپی به کمک ربات
در این رویکرد که همینطور به نام پروستاتکتومی رباتیک شناخته می شود، جراحی لاپاراسکوپی با استفاده از یک سیستم رباتیک انجام می گردد. جراح در یک پانل کنترل در اتاق عمل قرار می گیرد و بازو های رباتیک را جا به جا می کند تا از طریق چند شکاف کوچک در شکم بیمار عمل را انجام دهد.
پروستاتکتومی رباتیک نسبت به پروستاتکتومی با رویکرد باز مزیت هایی دارد که عبارتند از درد و خونریزی کمتر و ریکاوری سریع تر.
سیستم رباتیک نسبت به روش LRP استاندارد، برای جراح در هنگام جابجا کردن ابزار جراحی، قابلیت مانور و دقت بیشتری را فراهم می کند. اما هنوز مهمترین عامل در موفقیت هر دو نوع جراحی لاپاراسکوپی تجربه و مهارت جراح است.
برش پروستات از طریق مجرا (TURP)
این روش جراحی فقط برای افرادی استفاده می شود که غده تی خوش خیم داشته و علت بزرگ شدن سرطان آنها به خاطر سرطان نیست. در این روش وسیله ای به نام رتروسکوپ، از طریق مجرای ادرار وارد بدن شده و محتویات پروستات را تخلیه می کند. تخریب بافت از طریق جریان الکتریکی یا لیزر صورت می گیرد و هیچ گونه بریدگی بر پوست ایجاد نمی گردد. در این روش یا از بی هوشی نخاعی استفاده می شود و یا بیمار را کاملا بی هوش می کنند. این جراحی حدودا یک ساعت طول می کشد و پس از 2 روز از بیمارستان مرخص می شوید. شما می توانید پس از 2 هفته به فعالیت های روزانه خود برگردید.
خطرات جراحی سرطان پروستات
هر نوع جراحی برای سرطان پروستات با خطرات و عوارض جانبی همراه می باشد. خطراتی که از هر نوع جراحی رادیکال پروستاتکتومی به وجود می آید، بسیار شبیه به جراحی های بزرگ می باشد. مشکلاتی که در طول عمل جراحی و یا پس از مدت کوتاهی بعد از عمل ممکن است بروز کنند، شامل موارد زیر می شوند:
- عکس العمل به بیهوشی
- خونریزی ناشی از جراحی
- لخته شدن خون در پاها یا در ریه ها
- آسیب به اندام های نزدیک
- عفونت در محل جراحی
به ندرت، ممکن است بخشی از روده در حین عمل جراحی آسیب ببیند که در صورت وارد شدن آسیب، می تواند منجر به عفونت در شکم شده و نیاز به عمل جراحی ترمیمی داشته باشد. آسیب های وارد شده به روده در جراحی های لاپاراسکوپی و روباتیک بیشتر از روش های جراحی باز است.
اگر غدد لنفاوی برداشته شوند، مجموعه ای از مایع لنفاوی (لنفوسل) تشکیل می شود که ممکن است نیاز به تخلیه داشته باشد.
در موارد بسیار نادر، افراد به دلیل عوارض این عمل جراحی جان خود را از دست می دهند. خطر ابتلای شما به این عوارض، به سلامتی کلی، سن و مهارت تیم جراحی شما بستگی دارد.
عوارض جانبی جراحی پروستات
عوارض جانبی عمده در جراحی رادیکال پروستاتکتومی عبارت است از بی اختیاری ادرار (عدم توانایی در کنترل ادرار) و اختلال نعوظ (ناتوانی جنسی و مشکلاتی در رابطه با نعوظ و یا حفظ آن). این عوارض جانبی می توانند با انواع دیگری از درمان سرطان پروستات نیز اتفاق بیفتند.
بی اختیاری ادرار
در این حالت شما قادر به کنترل ادرار خود نیستید و ممکن است ادرار نشت و یا چکه کند. سطوح مختلفی از بی اختیاری وجود دارد. بی اختیاری ادرار می تواند نه تنها از لحاظ جسمی، بلکه عاطفی و اجتماعی نیز بر شما تاثیر بگذارد. سه نوع بی اختیاری ادرار اصلی و مهم وجود دارد :
مردانی که به بی اختیاری ادرار استرسی مبتلا هستند، ممکن است در هنگام سرفه کردن، خندیدن، عطسه زدن و یا ورزش کردن، دچار نشت ادرار شوند. بی اختیاری استرسی شایع ترین نوع نشت ادرار پس از عمل پروستات است و معمولا ناشی از مشکلات دریچه ای است که ادرار را در مثانه نگه می دارد (اسفنکتر مثانه). درمان سرطان پروستات می تواند به ماهیچه هایی که تشکیل دهنده این دریچه هستند و یا اعصابی که این ماهیچه ها را نگه می دارند، آسیب وارد کند.
افراد مبتلا به بی اختیاری ادرار سرریز شونده، با مشکل خالی کردن مثانه روبرو هستند. این افراد مدت زیادی طول می کشد تا ادرار کنند و با کوچکترین فشاری، دچار نشت ادرار می شوند. بی اختیاری ادرار سرریز شونده معمولا بر اثر انسداد یا باریک شدن مجرای مثانه توسط یک بافت زخمی، ایجاد می شود.
مردانی که به بی اختیاری فوری ادرار مبتلا هستند، نیاز به دفع ناگهانی و فوری ادرار دارند. . این اتفاق زمانی می افتد که مثانه با پر شدن ادرار، بیش از حد حساس شده و منبسط می شود.
مردان به ندرت پس از عمل جراحی، توانایی کنترل ادرار خود را از دست می دهند. این حالت، بی اختیاری مداوم نامیده می شود.
بعد از عمل جراحی سرطان پروستات، کنترل عادی مثانه معمولا ظرف مدت چند هفته یا چند ماه بر می گردد. این بهبودی معمولا در طول زمان به کندی و آرامی صورت می گیرد.
پزشکان نمی توانند با اطمینان بگویند که هر فردی، چگونه پس از عمل جراحی تحت تاثیر قرار خواهد گرفت. به طور کلی، مردان مسن تر نسبت به مردان جوان، بیشتر دچار مشکل بی اختیاری ادرار می شوند. مراکز بزرگ سرطان، جایی که عمل جراحی پروستات اغلب در آنجا انجام می شود و جراحان تجارب زیادی دارند، عموما مشکلات کمتری را در رابطه با بی اختیاری ادرار گزارش می کنند.
بی اختیاری ادرار قابل درمان است. حتی اگر بی اختیاری ادرار به طور کامل اصلاح نشود، باز هم می توان به درمان آن کمک کرد.
اختلال نعوظ (ناتوانی جنسی)
این اختلال به این معنی است که شما برای داشتن یک رابطه جنسی، به اندازه کافی به حالت نعوظ نمی رسید.
نعوظ توسط دو گروه کوچک از اعصاب که در هر دو طرف پروستات قرار دارند، کنترل می شود. اگر قبل از جراحی توانایی رسیدن به حالت نعوظ را داشتید، جراح سعی خواهد کرد تا به این اعصاب در طول مدت عمل جراحی، آسیبی وارد نکند. این روش به عنوان یک روش کنترل کننده و محافظت کننده از عصب شناخته می شود. اما اگر سرطان در حال پیشرفت باشد و یا اینکه به اعصاب، خیلی نزدیک شده باشد، جراح باید آنها را از بین ببرد.
اگر هر دو عصب از بین بروند، دیگر قادر نخواهید بود نعوظ خود به خودی داشته باشید، اما ممکن است هنوز هم بتوانید با استفاده از برخی توضیحاتی که در زیر آمده است، به حالت نعوظ برسید. اگر فقط اعصاب یک طرف برداشته شود، ممکن است هنوز نعوظ داشته باشید، اما اگر هیچ کدام از این عصب ها برداشته نشوند، این شانس کمتر است. اگر هیچ یک از اعصاب برداشته نشوند، ممکن است در برخی موارد، پس از عمل جراحی، نعوظ طبیعی داشته باشید.
توانایی شما برای داشتن نعوظ پس از عمل جراحی به سن شما، توانایی شما برای نعوظ قبل از عمل و اینکه آیا اعصاب قطع شده یا خیر، بستگی دارد. تمام مردان می توانند انتظار کاهش این توانایی را داشته باشند، اما هر چه جوان تر باشند، احتمال بیشتری وجود دارد که این توانایی را حفظ کنید.
جراحانی که روش رادیکال پروستاتکتومی را بیشتر انجام می دهند، ناتوانی جنسی پائین تری را نسبت به پزشکانی که این عمل جراحی را کمتر انجام می دهند، گزارش می کنند. طیف وسیعی از ناتوانی جنسی در متون پزشکی گزارش شده است، اما وضعیت هر فرد متفاوت است، بنابراین بهترین راه برای رسیدن به بهبود حالت نعوظ، این است که از پزشک خود درباره میزان موفقیتش و اینکه نتیجه این عمل در مورد شما چگونه خواهد بود، سوال کنید.
اگر توانایی شما برای داشتن نعوظ بعد از عمل جراحی برگشت پذیر باشد، این بازگشت مجدد، اغلب به کندی رخ می دهد. در حقیقت، این حالت می تواند از چندین ماه تا ۲ سال طول بکشد. در طول چند ماه اول، احتمالا قادر نخواهید بود یک نعوظ اختیاری داشته باشید، بنابراین ممکن است به استفاده از دارو و یا درمان های دیگر نیاز داشته باشید.
اغلب پزشکان بر این باور هستند که به دست آوردن قدرت و توانایی به همراه تلاش برای داشتن نعوظ، می تواند این شانس را به بدن بدهد که در سریع ترین زمان ممکن به بهبودی برسند (معمولا چند هفته پس از انجام عمل جراحی)
 چندین گزینه مختلف برای درمان اختلال عملکرد نعوظ پس از جراحی سرطان پروستات وجود دارد:
چندین گزینه مختلف برای درمان اختلال عملکرد نعوظ پس از جراحی سرطان پروستات وجود دارد:
مهارکننده های فسفودی استراز 5 (PDE5)
سیلدنافیل (ویاگرا Viagra)، واردنافیل (لویترا Levitra) و تادالافیل (سیالیس Cialis) قرص هایی هستند که می توانند به داشتن نعوظ کمک کنند. در صورت آسیب دیدن یا از بین رفتن هر دو عصبی که نعوظ را کنترل می کنند، این داروها کارآیی ندارند. عوارض جانبی رایج مصرف این داروها شامل سردرد، گر گرفتگی (پوست قرمز و گرم می شود)، ناراحتی معده، حساسیت به نور و آبریزش یا گرفتگی بینی است. این داروها به ندرت می توانند باعث بروز مشکلات بینایی و حتی کوری شوند. اگر از مهار کننده های فسفودی استراز 5(PDE5) استفاده می کنید، باید بگوئیم که مصرف برخی داروهای دیگر مانند نیترات ها که برای درمان بیماری های قلبی مورد استفاده قرار می گیرند، می توانند باعث بروز مشکلاتی شوند، بنابراین مطمئن شوید که پزشک شما درباره داروهایی که مصرف می کنید، اطلاع و آگاهی دارد.
آلپرواستادیل
آلپرواستادیل، یک نسخه ساخته دست بشر از پروستاگلاندین E1 است که ماده ای است که به طور طبیعی در بدن تولید می شود و می تواند باعث حالت نعوظ شود. این دارو را می توان تقریبا بدون هیگونه دردی و 5 تا 10 دقیقه قبل از داشتن رابطه جنسی، به درون پایه آلت تناسلی تزریق کرد و یا به عنوان شیاف، در نوک آلت تناسلی قرار داد. شما حتی می توانید برای داشتن یک نعوظ طولانی مدت، مقدار دوز مصرفی را افزایش دهید. عوارض جانبی این دارو شامل درد، سرگیجه و نعوظ طولانی مدت است اما معمولا جدی نیستند.
دستگاه های خلاء
دستگاه های خلاء، گزینه دیگری برای ایجاد حالت نعوظ به شمار می روند. این پمپ های مکانیکی بر روی آلت تناسلی قرار می گیرند. با مکش هوا از پمپ، خون به آلت تناسلی می رسد تا نعوظ ایجاد شود. پمپ با نوار های لاستیکی بر روی پایه آلت تناسلی نصب می شود. پس از برداشتن پمپ، نعوظ همچنان ادامه دارد و بعد از رابطه جنسی، از بین می رود.

ایمپلنت های آلت تناسلی
در صورتی که روش های درمانی دیگر برای برگشت حالت نعوظ، نتوانند به شما کمکی کنند، ایمپلنت های آلت تناسلی ممکن است گزینه دیگری برای توانایی شما در ایجاد حالت نعوظ باشند. در طی یک عمل جراحی، این ایمپلنت هادر داخل آلت تناسلی کار گذاشته می شوند. چندین نوع مختلف از ایمپلنت های آلت تناسلی وجود دارند از جمله میله های سیلیکونی و یا دستگاه هایی که قابلیت باد کردن دارند.
تغییراتی در وضعیت رسیدن به ارگاسم
بعد از عمل جراحی، احساس ارگاسم هنوز هم باید لذت بخش باشد، اما هیچگونه انزال منی وجود ندارد و ارگاسم خشک است. این امر به این دلیل است که غده هایی که بیشترین مقدار مایع را برای منی تولید می کنند (کیسه های کوچک منی و پروستات) در طول عمل پروستاتکتومی، برداشته می شوند و مسیرهایی که توسط اسپرم طی می شود (مجرای دفع اسپرم) برش داده شد. در برخی از مردان، میزان ارگاسم، به شدت، کم می شود و یا به طور کامل از بین می رود. اغلب مردان درد همراه با ارگاسم را گزارش می کنند.
از دست دادن قدرت باروری
عمل جراحی رادیکال پروستاتکتومی، باعث قطع شدن مجاری دفع اسپرم می شود. مجاری دفع اسپرم، مسیری است بین بیضه ها (که اسپرم در آنها ساخته می شوند) و مجاری ادرار (که از طریق این مجرا اسپرم از بدن خارج می شود). بیضه های شما هنوز هم قادر به تولید اسپرم هستند، اما اسپرم ها نمی توانند به عنوان بخشی از روند انزال، از بدن خارج شوند. این به این معنی است که یک مرد دیگر نمی تواند به طور طبیعی، پدر شود. اما غالبا این یک مشکل نیست، چون مردانی که به سرطان پروستات مبتلا می شوند، مسن و سالخورده هستند. اما اگر این موضوع باعث نگرانی شما می شود، قبل از انجام عمل جراحی، درباره بانک (ذخیره) اسپرم خود با پزشک مشورت کنید.
لنف ادم
لنف ادم، یک عارضه نادر است اما ممکن است بر اثر برداشتن بسیاری از غدد لنفاوی که در اطراف پروستات قرار دارند، ایجاد شود. غدد لنفاوی معمولا مسیری برای برگشتن مایع از قلب به تمام قسمت های بدن است. زمانی که غدد برداشته می شوند، این مایع می تواند در طول زمان در پاها و یا در ناحیه تناسلی جمع شده و باعث ورم و درد شود. لنف ادم، معمولا با انجام فیزیوتراپی درمان می شود، هر چند که ممکن است کاملا از بین نرود.
تغییر در طول آلت تناسلی
یکی از اثرات احتمالی این عمل جراحی، کاهش یافتن جزئی طول آلت تناسلی می باشد. این حالت احتمالا به دلیل کوتاه شدن مجرای ادرار است که در حین عمل پروستات، قسمتی از آن برداشته می شود.
فتق اینگوئینال (کشاله ران)
عمل پروستاتکتومی، خطر ابتلای مردان به فتق اینگوئینال (کشاله ران) را در آینده افزایش می دهد.

تغذیه و مراقبت های پس از جراحی سرطان پروستات
به دلیل اینکه این جراحی جزو مهمترین جراحی ها در مردان بشمار می رود، مراقبت های پس از آن از اهمیت زیادی بر خوردار است. حتما موارد زیر را رعایت کنید:
- روز اولی که متخصص به شما اجازه غذا خوردن می دهد، باید فقط غذاهای رقیقی مثل سوپ بخورید و از خوردن غذاهای جامد پرهیز کنید.
- کم کم در روزهای بعدی غذاهای خود را به حالت عادی در آورده و حتما غذاهای مقوی و سالم مصرف کنید.
- از بلند کردن وسایل سنگین تا یک ماه و نیم خودداری کنید.
- مایعات زیاد بنوشید.
- سعی کنید در خانه زیاد راه بروید.
- اگر دچار عفونت ادراری یا احتباس ادرار شدید به متخصص خود مراجعه کنید.
- تا دو ماه پس از جراحی، نباید هیچ رابطه جنسی داشته باشید.
- داروهای خود را کامل و سر وقت مصرف کنید.
- از استفاده شیاف مقعدی و وارد کردن هر گونه وسیله ای به مقعد مثل تب گیر، پرهیز کنید.
آیا تا به حال با مشکلات پروستات مواجه شده اید؟ چه راهارهایی برای درمان پروستات می شناسید؟ پیشنهادات و تجربیات خود را با دیگر کاربران دکتر سلام به اشتراک بگذارید. هر سوالی در این مورد داشتید می توانید از متخصصان ما بپرسید تا شما را راهنمایی کنند.




















نظرات بسته است