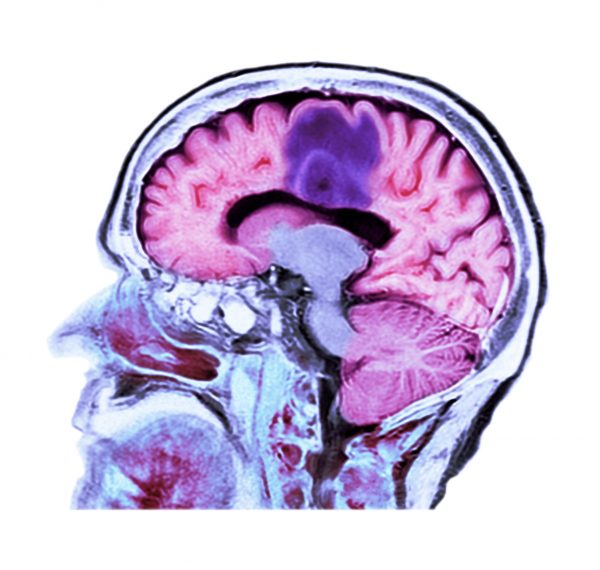
گراف های تخصصی و رنگی چیست؟ در مورد کاربرد گراف های تخصصی و رنگی چه می دانید؟ اسکن توموگرافی کامپیوتری (CT یا CAT) به پزشکان اجازه می دهد که داخل بدن شما را ببینند. این روش با استفاده از ترکیبی از پرتوهای X و کامپیوتر تصاویری از اندام ها، استخوان ها و سایر بافت های شما می سازد. این روش جزئیات بیشتری را نسبت به اشعه ایکس معمولی نشان می دهد. می توانید از هر قسمت بدن خود سی تی اسکن بگیرید. این روش خیلی طول نمی کشد و بدون درد است. در این مقاله از بخش تجهیزات پزشکی دکتر سلام به بررسی گراف های تخصصی و رنگی می پردازیم.
گراف های تخصصی و رنگی – سی تی اسکن چگونه کار می کند؟
برخلاف اشعه ایکس معمولی (که از یک لوله اشعه ایکس ثابت استفاده می کند) یک سی تی اسکنر از یک منبع اشعه ایکس حرکتی که در اطراف یک ساختار دایره ای دونات شکل می چرخد استفاده می کند. در حین انجام سی تی اسکن، بیمار روی تختی قرار دارد که به آرامی از زیر حفره دایره ای عبور می کند و لوله اشعه ایکس نیز در اطراف بیمار می چرخد و پرتوهای باریک اشعه ایکس را به سمت بدن شلیک می کند. سی تی اسکنرها به جای فیلم، از ردیاب های مخصوص دیجیتالی اشعه ایکس که مستقیماً در مقابل منبع اشعه ایکس قرار دارند استفاده می کنند. وقتی اشعه های ایکس از بیمار عبور می کند، توسط ردیاب ها جمع شده و به رایانه منتقل می شوند.
بیشتر بدانید: تصاویر دستگاه سی تی اسکن معمولی
هر بار که منبع اشعه ایکس یک چرخش کامل را انجام می دهد، کامپیوتر CT از تکنیک های پیچیده ریاضی برای ساخت یک تصویر مقطعی 2 بعدی از بدن بیمار استفاده می کند. ضخامت بافت نمایش داده شده در هر برش تصویر بسته به دستگاه CT استفاده شده می تواند متفاوت باشد، اما معمولاً بین 1-10 میلی متر متغیر است. هنگامی که یک مقطع کامل به اتمام رسید، تصویر ذخیره می شود و تخت موتوری به تدریج به داخل محیط دایره ای منتقل می شود. سپس برای تولید یک برش تصویری دیگر فرآیند اسکن اشعه ایکس مجددا تکرار می شود. این روند تا زمانی که تعداد برش های مورد نظر جمع آوری شود، ادامه می یابد.
برای ایجاد یک تصویر سه بعدی از بیمار که اسکلت، اندام ها و بافت ها و همچنین ناهنجاری هایی که پزشک در تلاش برای شناسایی آن است، را نمایش دهد می توان برش های تصویر را بصورت جداگانه یا توسط کامپیوتر جمع آوری کرد. این روش دارای مزایای بسیاری از جمله امکان چرخش تصویر سه بعدی در فضا یا مشاهده برش های پشت سر هم است و باعث می شود که مکان دقیقی را که ممکن است دچار مشکل باشد، پیدا کنید.
گراف های تخصصی و رنگی – از سی تی اسکن به چه منظور استفاده می شود؟
پزشکان سی تی اسکن را به دلایل زیادی تجویز می کنند:
- سی تی اسکن می تواند مشکلات استخوانی و مفصلی مانند شکستگی های پیچیده استخوان و تومور را تشخیص دهد.
- اگر شرایطی مانند سرطان، بیماری های قلبی، آمفیزم یا توده های کبدی دارید، سی تی اسکن می تواند آن را تشخیص داده یا به پزشکان کمک کند تا هرگونه تغییری را مشاهده کنند.
- این روش صدمات داخلی و خونریزی هایی مانند صدمات ناشی از تصادف رانندگی را نشان می دهد.
- این روش می تواند به درمان تومور، لخته خون، مایعات اضافی یا عفونت کمک کند.
- پزشکان از آن برای راهنمایی برنامه ها و روش های درمانی مانند بیوپسی، جراحی و پرتودرمانی استفاده می کنند.
- پزشکان می توانند سی تی اسکن ها را مقایسه کنند تا بفهمند که آیا برخی از درمان های انجام شده مؤثر هستند یا خیر. به عنوان مثال، اسکن مداوم یک تومور می تواند نشان دهد که آیا بدن به شیمی درمانی یا پرتودرمانی پاسخ می دهد یا خیر.
آیا گراف های تخصصی و رنگی و سی تی اسکن خطراتی وجود دارد؟
سی تی اسکن می تواند شرایط تهدید کننده زندگی مانند خونریزی، لخته شدن خون یا سرطان را تشخیص دهد. تشخیص اولیه این شرایط به طور بالقوه می تواند نجات دهنده زندگی باشد. با این حال، سی تی اسکن ها از اشعه ایکس استفاده می کنند، و تمام اشعه های ایکس، پرتوهای یونیزه کننده تولید می کنند. پرتوهای یونیزه می توانند باعث ایجاد اثرات بیولوژیکی در بافت زنده شوند. این خطری است که با انجام زیاد این روش در طول زندگی فرد افزایش می یابد. با این حال، خطر ابتلا به سرطان به دلیل قرارگیری در معرض تابش اشعه به طور کلی پایین است.
سی تی اسکن در یک زن باردار خطرات شناخته شده ای را برای کودک ایجاد نمی کند مگر اینکه ناحیه ای از بدن که از آن تصویربرداری می شود، شکم یا لگن باشد. به طور کلی، در صورت نیاز به تصویربرداری از شکم و لگن، پزشکان ترجیح می دهند از روش هایی مانند MRI یا سونوگرافی که از اشعه استفاده نمی کنند، استفاده کنند. اما اگر هیچ یک از این روش ها پاسخ مورد نیاز را ارائه ندهند، یا محدودیت زمانی اضطراری وجود داشته باشد، سی تی اسکن ممکن است یک گزینه تصویربرداری جایگزین قابل قبول باشد.
در بعضی از بیماران، داروهای کنتراست ممکن است باعث واکنش های آلرژیک یا در موارد نادر، نارسایی موقتی کلیه شوند. داروهای کنتراست IV نباید در بیماران با عملکرد غیر طبیعی کلیه تجویز شوند، زیرا ممکن است باعث کاهش بیشتر عملکرد کلیه شوند، که ممکن است بعضاً دائمی باشد.
کودکان نسبت به بزرگسالان نسبت به اشعه یونیزه حساس تر هستند و امید به زندگی طولانی تری دارند و بنابراین خطر نسبی بالاتری برای ابتلا به سرطان نسبت به بزرگسالان وجود دارد. ممکن است والدین از متخصص یا پزشک سؤال کنند که آیا تنظیمات دستگاه آنها برای کودکان تنظیم شده است یا خیر.
عوارض جانبی گراف های تخصصی و رنگی چه هستند؟
برخی از افراد نسبت به مواد کنتراست حساسیت دارند. بیشتر اوقات، واکنش خفیف است. این می تواند به خارش یا جوش منجر شود. در موارد بسیار کمی، این ماده ممکن است یک واکنش خطرناک کشنده ایجاد کند. به همین دلیل ممکن است ارائه دهنده خدمات درمانی شما بخواهد تا برای مدت کوتاهی بعد از سی تی اسکن شما را تحت نظر داشته باشد. در مورد هرگونه حساسیتی که به داروها، غذاهای دریایی یا ید دارید، به پزشک خود بگویید.
اگر دیابت دارید و داروی متفورمین مصرف می کنید، پزشک شما نیز باید بداند. او به شما اطلاع می دهد که آیا باید قبل یا بعد آزمایش مصرف دارو را متوقف کنید یا خیر.
اگرچه این موضوع نادر است، اما مواد کنتراست می توانند منجر به مشکلات کلیوی شوند. قبل از انجام سی تی اسكن، اگر مشکلات کلیوی دارید، به پزشك اطلاع دهيد.
گراف های تخصصی و رنگی – تراکم سنجی استخوان (DEXA ، DXA)
تراکم سنجی استخوان، که به نام جذب اشعه ایکس دوگانه، DEXA یا DXA ، نیز شناخته می شود، از دوز بسیار پایین اشعه یونیزه کننده برای تولید تصاویری از داخل بدن (معمولاً پایین ستون فقرات و باسن) استفاده می کند. این روش معمولاً برای تشخیص پوکی استخوان، به منظور ارزیابی خطر فرد برای ایجاد شکستگی ناشی از پوکی استخوان استفاده می شود. DXA ساده ، سریع و غیر تهاجمی است. همچنین رایج ترین و استاندارد ترین روش برای تشخیص پوکی استخوان است.
این آزمون نیاز به آمادگی خاصی ندارد. به پزشک و متخصص خود بگویید که آیا احتمال بارداری وجود دارد یا اخیراً آزمون باریم را انجام داده اید یا تزریق مواد کنتراست برای سی تی اسکن یا رادیویزوتوپ را دریافت کرده اید یا خیر. جواهرات را در خانه بگذارید و لباس راحت و گشاد بپوشید. ممکن است از شما خواسته شود که لباس راحتی بپوشید. حداقل 24 ساعت قبل از آزمایش نباید مکمل های کلسیم را مصرف کنید.
اسکن تراکم استخوان (DEXA ، DXA) چیست؟
اسکن تراکم استخوان، که به آن جذب تابش اشعه ایکس دوگانه (DXA) یا تراکم سنجی استخوان نیز گفته می شود، یک شکل پیشرفته از فناوری اشعه ایکس است که برای اندازه گیری تراکم استخوان استفاده می شود. DXA امروزه استانداردی برای اندازه گیری تراکم مواد معدنی استخوان (BMD) نیز است.
پرتونگاری (رادیوگرافی) یک آزمایش پزشکی غیر تهاجمی است که به پزشکان در تشخیص و معالجه مشکلات پزشکی کمک می کند. تصویربرداری با اشعه ایکس شامل قرار گرفتن بخشی از بدن در معرض دوز اندکی از پرتوهای یونیزه کننده برای تهیه عکس هایی از بخش های داخلی بدن است. پرتوهای ایکس قدیمی ترین و متداول ترین شکل تصویربرداری پزشکی است.
DXA اغلب در قسمت تحتانی ستون فقرات و باسن انجام می شود. در کودکان و برخی بزرگسالان، گاهی کل بدن اسکن می شود. گاهی وسایل جانبی که از اشعه ایکس یا سونوگرافی استفاده می کنند، برای بررسی توده استخوانی (بیشتر در قسمت جلوی ساعد) استفاده می شوند. در برخی از موارد، سی تی اسکن انجام شده با نرم افزار مخصوص نیز می تواند برای تشخیص یا نظارت بر توده استخوانی (QCT) استفاده شود. این روش دقیق است اما کمتر از اسکن DXA مورد استفاده قرار می گیرد.
موارد متداول استفاده از گراف های تخصصی و رنگی DXA چیست؟
DXA اغلب برای تشخیص پوکی استخوان مورد استفاده قرار می گیرد. پوکی استخوان شرایطی است که اغلب بعد از یائسگی، روی خانم ها تأثیر می گذارد اما ممکن است در مردان و به ندرت در کودکان نیز مشاهده شود. پوکی استخوان شامل از بین رفتن تدریجی استخوان و همچنین تغییرات ساختاری است و باعث می شود استخوان ها نازک تر و شکننده تر شوند.
DXA همچنین در ردیابی اثرات درمان پوکی استخوان و سایر شرایطی که باعث از بین رفتن استخوان می شوند نیز مؤثر است. آزمایش DXA همچنین می تواند خطر ابتلا به شکستگی در فرد را ارزیابی کند. خطر شکستگی به وسیله سن، وزن بدن، سابقه شکستگی قبلی، سابقه خانوادگی شکستگی های مرتبط با پوکی استخوان و مسائل مربوط به سبک زندگی مانند استعمال سیگار و مصرف زیاد الکل تحت تأثیر قرار می گیرد. این موارد در هنگام تصمیم گیری در مورد نیاز بیمار به درمان مورد توجه قرار می گیرد.
آزمایش چگالی استخوان به شدت توصیه می شود، اگر:
- زنی پس از یائسگی است و استروژن مصرف نمی کند.
- فرد دارای سابقه شخصی یا وراثتی شکستگی لگن یا سیگار کشیدن است.
- زنی در موقعیت پس از یائسگی قرار داشته و بلند قد(بیش از ۵ فوت یا ۷ اینچ) و یا لاغر (کم تر از ۱۲۵ پوند) است.
- یک مرد با شرایط بالینی مربوط به آسیب دیدگی استخوان مانند ورم مفاصل، نارسایی مزمن کلیه و یا بیماری کبد.
- فرد داروهای شامل کورتیکوستروئید مانند پردنیزون، داروهای مختلف ضد تشنج مانند دیلانتین و برخی از باربیتورات ها یا داروهای جایگزین تیرویید با دوز بالا که موجب آسیب دیدگی استخوان می شوند را مصرف می کند.
- فرد دیابت نوع ۱ (که قبلاً جزئی یا وابسته به انسولین گفته می شد)، بیماری کبد، بیماری کلیه و یا سابقه خانوادگی پوکی استخوان دارد.
- داشتن گردش بالای استخوان، که به شکل کلاژن بیش از حد در نمونه های ادرار نشان داده می شود.
- مشکل تیروئید مانند پرکاری تیروئید داشته باشد.
- یک بیماری پاراتیروئید مانند هیپرپاراتیروئیدیسم داشته باشد.
- پس از ضربه خفیفی، دچار شکستگی شده است.
- عکس اشعه ایکس از شکستگی یا علائم دیگر پوکی استخوان دارد.
ارزیابی شکستگی مهره (VFA)، معاینه پرتونگاری با دوز کم ستون فقرات است که برای بررسی شکستگی های مهره ای در دستگاه DXA انجام می شود و ممکن است برای بیماران مسن تر توصیه شود، به خصوص اگر:
- بیش از یک اینچ از قد خود را از دست داده اند.
- درد غیرقابل توضیح داشته باشند.
- اگر اسکن DXA خوانش های مرزی را نشان دهد.
- تصاویر DXA ستون فقرات، نقص بدنی یا شکستگی را نشان دهند.
چگونه باید برای گراف های تخصصی و رنگی DXAآماده شوم؟
یک روز قبل از آزمون می توانید به طور عادی بخورید. حداقل 24 ساعت قبل از آزمایش نباید مکمل های کلسیم مصرف کنید.
باید لباس های گشاد و راحت بپوشید و از پوشیدن لباس هایی که دارای زیپ، کمربند یا دکمه های فلزی هستند خودداری کنید. نباید در مناطق تحت عکس برداری اشیائی مانند کلید یا کیف پول وجود داشته باشد.
از شما خواسته می شود که در حین آزمایش بعضی از لباس های خود را درآورید و لباس راحتی بپوشید. همچنین ممکن است از شما خواسته شود جواهرات، وسایل دندانپزشکی قابل جابجایی، عینک و سایر اشیاء فلزی یا لباس هایی که ممکن است در تصاویر اشعه ایکس تداخل ایجاد کنند را بردارید.
اگر به تازگی معاینه باریم انجام داده اید یا به منظور انجام اسکن توموگرافی کامپیوتری (CT) یا اسکن رادیوایزوتوپ ماده کنتراست تزریق شده است، به پزشک خود اطلاع دهید. شاید لازم باشد 10 تا 14 روز قبل از انجام آزمایش DXA منتظر بمانید.
در صورت وجود احتمال بارداری، زنان باید همیشه به پزشک و تکنسین پرتونگاری خود اطلاع دهند. بسیاری از آزمایشات تصویربرداری در دوران بارداری انجام نمی شود تا جنین در معرض اشعه قرار نگیرد. اگر اشعه ایکس لازم باشد، اقدامات احتیاطی برای به حداقل رساندن تابش اشعه به کودک صورت می گیرد.
روند کار چگونه است؟
دستگاه DXA، پرتویی باریک و نامرئی از پرتوهای X با دو قله انرژی مجزا را به سمت استخوان های مورد بررسی ارسال می کند. یک قله عمدتاً توسط بافت نرم و دیگری توسط استخوان جذب می شود. میزان بافت نرم از کل قابل برداشت است و آنچه که باقی مانده است، تراکم مواد معدنی استخوان بیمار است. دستگاه های DXA دارای نرم افزار ویژه ای هستند که اندازه گیری تراکم استخوان را در مانیتور رایانه محاسبه و نمایش می دهد.
نحوه انجام گراف های تخصصی و رنگی DXA
این روش معمولاً به صورت سرپایی انجام می شود. در بررسی مرکزی DXA ، که تراکم استخوان لگن و ستون فقرات را اندازه گیری می کند، بیمار روی یک میز خالی قرار می گیرد. یک ژنراتور اشعه ایکس در زیر بیمار و یک دستگاه تصویربرداری یا ردیاب در بالا قرار دارد.
برای ارزیابی ستون فقرات، پاهای بیمار بر روی یک جعبه قرار می گیرد تا لگن و پایین ستون فقرات (کمر) صاف شود. برای ارزیابی لگن، پای بیمار در بریسی قرار می گیرد که باسن را به سمت داخل می چرخاند. در هر دو حالت، ردیاب به آرامی از منطقه عبور کرده و تصاویر را روی مانیتور رایانه تولید می کند.
باید خیلی بی حرکت بمانید و ممکن است از شما خواسته شود تا در حالی که عکس اشعه ایکس گرفته می شود چند ثانیه نفس نکشید تا احتمال تاری تصویر کاهش یابد. برای فعال کردن دستگاه اشعه ایکس، تکنسین پشت یک دیوار قرار گرفته یا به اتاق دیگری می رود.
تست های محیطی ساده تر است. انگشت، دست، ساعد یا پا در یک دستگاه کوچکی که تراکم استخوان را در طی چند دقیقه به دست می آورد، قرار می گیرد.
اکنون یک روش دیگر به نام ارزیابی شکستگی های مهره ای (VFA) در بسیاری از مراکز انجام می شود.VFA بررسی به وسیله اشعه X(با دوز کم) ستون فقرات به منظور بررسی شکستگی های مهره ای است که در دستگاه DXA انجام می شود.
آزمایش VFA فقط چند دقیقه به DXA اضافه می کند.
تست تراکم استخوان DXA معمولاً بسته به تجهیزات مورد استفاده و قسمتهای مورد بررسی بدن، طی 10 تا 30 دقیقه انجام می شود.
احتمالاً از شما خواسته خواهد شد كه پرسشنامه ای را تكمیل كنید كه به پزشك كمك می كند که تشخیص دهد كه آیا شرایط پزشکی خاصی دارید یا از داروهای خاصی استفاده می كنید كه احتمال بروز شکستگی را افزایش یا كاهش دهد. سازمان بهداشت جهانی اخیراً یک نظرسنجی آنلاین را منتشر کرده است که نتایج DXA و چند سوال اساسی را در بر می گیرد و می توان از آن برای پیش بینی خطر 10 ساله شکستگی لگن یا سایر شکستگی های ناشی از پوکی استخوان برای زنان یائسه استفاده کرد.
در حین و بعد از آزمایش چه تجربه ای خواهم داشت؟
آزمایش تراکم استخوان روشی سریع و بدون درد است. معمولا هر دو سال یکبار ممکن است نیاز به ارزیابی باشد تا تغییر قابل توجه تراکم مواد معدنی استخوان، بررسی شود. تعداد کمی از بیماران، مانند بیمارانی که داروی استروئیدی با دوز بالا مصرف می کنند، ممکن است هر شش ماه نیاز به پیگیری داشته باشند.
مزایا و خطرات تراکم سنجی استخوان DXA چیست؟
مزایا
- تراکم سنجی استخوان DXA یک روش ساده، سریع و غیر تهاجمی است.
- نیاز به بیهوشی نیست.
- میزان پرتوی استفاده شده بسیار ناچیز است. کمتر از یک دهم دوز پرتونگاری استاندارد سینه است، و کمتر از یک روز در معرض اشعه طبیعی هستید.
- آزمایش تراکم سنجی استخوان DXA در حال حاضر بهترین روش استاندارد در دسترس برای تشخیص پوکی استخوان است و همچنین به عنوان یک برآوردگر دقیق خطر شکستگی در نظر گرفته می شود.
- از DXA برای تصمیم گیری در مورد نیازهای درمانی استفاده می شود و می توان از آن برای نظارت بر اثرات درمان استفاده کرد.
- تجهیزات DXA بطور گسترده ای در دسترس است و انجام تست تراکم استخوان DXA را برای بیماران و پزشکان آسان میکند.
- بعد از آزمون اشعه ایکس، هیچ اشعه ای در بدن بیمار باقی نمی ماند.
- اشعه X معمولاً هیچ عارضه جانبی ای در محدوده تشخیصی معمولی ندارد.
خطرات
- همیشه احتمال ابتلا به سرطان به وسیله در معرض تابش بیش از حد قرار گرفتن وجود دارد. با این حال، مزیت تشخیص دقیق این روش بسیار بیشتر از خطرش است.
- در صورت وجود هرگونه احتمال بارداری، زنان باید همیشه به پزشك یا متخصص اشعه ایكس خود اطلاع دهند.
- دوز تابش مؤثر در این روش متفاوت است.
- با انجام روش DXA هیچ عارضه ای مورد انتظار نیست.
فلوروسکوپی یکی از گراف های تخصصی و رنگی
فلوروسکوپی مطالعه ساختارهای در حال حرکت بدن است. این آزمایش بیشتر شبیه فیلم “اشعه ایکس” است و اغلب در حالی که یک رنگ کنتراست از بخشی از بدن عبور می کند، بررسی می شود. یک پرتو ایکس پیوسته، از قسمتی از بدن عبور می کند و به یک مانیتور فرستاده می شود بنابراین بخشی از بدن و حرکت آن را می توان به طور دقیق مشاهده کرد. فلوروسکوپی به عنوان یک ابزار تصویربرداری، به ارائه دهندگان خدمات درمانی اجازه می دهد که بسیاری از قسمت های بدن، از جمله دستگاه اسکلتی، گوارشی، ادرار، عروقی، تنفسی و تولید مثل را بررسی کنند.
فلوروسکوپی ممکن است برای ارزیابی مناطق ویژه ای از بدن مورد استفاده قرار گیرد. این مناطق شامل استخوان ها، روده، ماهیچه ها، رگ ها و مفاصل هستند. سایر روش های مرتبط که ممکن است برای تشخیص مشکلات استخوان ها، عضلات یا مفاصل مورد استفاده قرار گیرند شامل اشعه ایکس، میلوگرافی (میلوگرام)، توموگرافی کامپیوتری (سی تی اسکن)، تصویربرداری با رزونانس مغناطیسی (MRI) و آرتروگرافی است.
دلایل انجام گراف های تخصصی و رنگی فلوروسکوپی چیست؟
فلوئوروسکوپی در بسیاری از انواع معاینات و روش ها مانند پرتوهای ایکساریوم، کاتتریزاسیون قلبی، آرتروگرافی (بررسی مفصل)، قرار دادن کاتترهای داخل وریدی (IV) (لوله های توخالی که وارد رگ ها یا شریان ها می شوند)، پیروگرام داخل وریدی، هیستروسالپنگوگرام و بیوپسی استفاده می شود.
فلوروسکوپی ممکن است به تنهایی به عنوان یک روش تشخیصی مورد استفاده قرار گیرد، یا ممکن است در ارتباط با سایر روش های تشخیصی یا درمانی استفاده شود.
در پرتوهای ایکس باریم، فلوروسکوپی به تنهایی مورد استفاده قرار می گیرد و به پزشک اجازه می دهد که حرکت روده ها را در هنگام حرکت باریم از داخل آنها مشاهده کند و به پزشک اجازه می دهد تا بیمار را برای تصویربرداری نقطه ای در موقعیت خاصی قرار دهد. در کاتتریزاسیون قلبی، از فلوروسکوپی به عنوان یک روش کمکی استفاده می شود تا پزشک بتواند جریان خون را از طریق شریان های کرونر مشاهده کند تا بتواند وجود انسداد شریانی را بررسی کند. برای قرار دادن کاتتر داخل وریدی، فلوروسکوپی به پزشک کمک می کند تا کاتتر را به محل خاصی در داخل بدن هدایت کند.
سایر کاربردهای فلوروسکوپی شامل موارد زیر است، اما به این موارد محدود نمی شود:
- یافتن اجسام خارجی
- تزریق بی هوشی با هدایت تصویری به مفاصل یا ستون فقرات
- ورتبروپلاستی جلدی. یک روش کم تهاجم که برای درمان شکستگی های فشاری مهره های ستون فقرات استفاده می شود.
ممکن است دلایل دیگری نیز برای توصیه فلوروسکوپی وجود داشته باشد.
خطرات گراف های تخصصی و رنگی فلوروسکوپی چیست؟
ممکن است بخواهید از پزشک خود در مورد میزان تشعشع مورد استفاده در طول آزمایش و خطرات مربوط به مشکل ویژه خود سوال کنید. این ایده خوبی است که سابقه قبلی قرار گرفتن در معرض تشعشع مانند سی تی اسکن ها و دیگر آزمایشات اشعه ایکس را ثبت کنید و به پزشک خود نشان دهید. خطرات مربوط به قرارگیری در معرض تشعشع ممکن است مربوط به تعداد فزاینده آزمایش های اشعه ایکس و / یا درمان طولانی مدت باشد.
اگر باردار هستید و یا مشکوک به بارداری هستید، باید به پزشک تان اطلاع دهید. قرار گرفتن در معرض تابش در طول دوران بارداری ممکن است منجر به نقص های مادرزادی شود. در صورت استفاده از رنگ کنتراست، خطر واکنش آلرژیک به رنگ وجود دارد. بیمارانی که نسبت به داروها، مواد کنتراست، ید یا لاتکس حساسیت دارند یا به آنها حساس هستند، باید به پزشک خود اطلاع دهند. همچنین بیماران مبتلا به نارسایی کلیه یا سایر مشکلات کلیوی نیز باید پزشک را در جریان بگذارند.
برخی از عوامل یا شرایط خاص ممکن است در دقت یک روش فلوروسکوپی اختلال ایجاد کند. انجام آزمون اشعه ایکس باریم ممکن است در فلوروسکوپی ناحیه شکم یا کمر اختلال ایجاد کند. بسته به وضعیت پزشکی خاص شما ممکن است خطرات دیگری نیز وجود داشته باشد. حتما قبل از انجام آزمایش، در مورد هرگونه نگرانی، با پزشک خود صحبت کنید.
معاینه مناسب فلوروسکوپی از نظر پزشکی، مزایای بالینی ای را ارائه می دهد که از خطر تشعشعات دریافت شده در طول معاینه بیشتر است. هنگامی که این روش توسط رادیولوژیست های مجرب و متخصص گراف های تخصصی و رنگی انجام شود، معاینات فلوروسکوپی فواید تشخیصی قابل توجهی را برای بیماران فراهم می کند و در هدایت برنامه های درمانی مؤثر است. بیماران و والدین کودکان بیمار باید در مورد معاینه با پزشک و رادیولوژیست خود صحبت کنند. کلیه دستگاه های فلوروسکوپی توسط سازمان غذا و دارو (FDA) تنظیم شده اند و باید معیارهای خاصی را رعایت کنند تا تایید شوند.
چگونه می توانم برای گراف های تخصصی و رنگی فلوروسکوپی آماده شوم؟
- موارد احتیاطی: اگر باردار هستید یا فکر می کنید ممکن است باردار باشید، لطفاً قبل از برنامه ریزی معاینه با پزشک خود مشورت کنید. گزینه های دیگر را با پزشک خود بررسی کنید.
لباس: ممکن است از شما خواسته شود قبل از انجام گراف های تخصصی و رنگی لباس راحتی بیماران را بپوشید. لباس در اختیار شما قرار می گیرد. کمدهایی برای قرار دادن وسایل شخصی تان وجود دارد. لطفاً تمام جواهرات و اشیاء با ارزش را در خانه بگذارید.
- خوردن / نوشیدن: بر اساس معاینه ای که برای شما برنامه ریزی شده است، دستورالعمل های خاصی ارائه خواهد شد.
- حساسیت ها: در صورت داشتن حساسیت یا حساس بودن به داروها، رنگ های کنتراست یا ید به رادیولوژیست یا متخصص خود اطلاع دهید.
چه معایناتی ممکن است شامل فلوروسکوپی باشد؟
آزمایشاتی که ممکن است از فلوروسکوپی به عنوان بخشی از فرایند درمان استفاده کنند:
- تنقیه باریم
- بلع باریوم
- انتروکلیز
- روش های رادیولوژی مداخله ای
- روشهای عصبی-رادیویی مداخله ای
- میلوگرام
- آزمایشات دستگاه گوارش فوقانی
- آزمایشات روده ها
آنژیوگرام کرونر یکی از گراف های تخصصی و رنگی
آنژیوگرام عروق کرونر روشی است که از تصویربرداری با اشعه X برای دیدن رگ های خونی قلب شما استفاده می کند. این آزمایش به طور کلی انجام می شود تا ببیند آیا محدودیتی در جریان خون قلب وجود دارد یا خیر.
آنژیوگرام عروق کرونر بخشی از یک آزمایش کلی شناخته شده تحت عنوان کاتتریزاسیون قلبی است. روش های کاتتریزاسیون قلبی می توانند بیماریهای قلبی و عروقی را تشخیص و درمان کنند. آنژیوگرام عروق کرونر، که می تواند به تشخیص مشکلات قلبی کمک کند، رایج ترین نوع روش سوند قلبی است.
در طی آنژیوگرافی عروق کرونر، نوعی از رنگ که توسط دستگاه اشعه ایکس قابل مشاهده است در رگهای خونی قلب شما تزریق می شود. دستگاه اشعه ایکس با سرعت یک سری تصاویر (آنژیوگرام) را می گیرد و رگ های خونی شما را بررسی می کند. در صورت لزوم ، پزشک می تواند در طی آنژیوگرام کرونر، شریان های قلبی را باز کند(آنژیوپلاستی).
چرا گراف های تخصصی و رنگی آنژیوگرام کرونر انجام می شود؟
در صورت وجود شرایط زیر ممکن است پزشک تان انجام آنژیوگرام کرونر را توصیه کند:
- علائم بیماری عروق کرونر، مانند درد قفسه سینه (آنژین) دارید.
- درد در قفسه سینه، فک، گردن یا بازو که با آزمایش های دیگر قابل تشخیص نیست.
- افزایش درد قفسه سینه (آنژین ناپایدار).
- نقص قلبی مادرزادی (بیماری مادرزادی قلب).
- نتایج غیرطبیعی تست تنش غیر تهاجمی قلب.
- سایر مشکلات عروق خونی یا آسیب دیدگی در قفسه سینه.
- مشکل دریچه قلب که نیاز به عمل جراحی دارد.
از آنجا که خطر بروز عوارض وجود دارد، معمولاً آنژیوگرام بعد از انجام آزمایشات قلبی غیر تهاجمی، مانند الکتروکاردیوگرام، اکوکاردیوگرام یا تست استرس و در صورت نیاز انجام می شود.
خطرات آنژیوگرام کرونر یکی از گراف های تخصصی و رنگی
مانند اکثر روشهای انجام شده روی قلب و رگ های خونی، آنژیوگرام کرونر خطراتی مانند قرار گرفتن در معرض اشعه X را به همراه دارد. عوارض معمولا نادر است. خطرات و عوارض بالقوه شامل موارد زیر است:
- حمله قلبی
- سکته مغزی
- صدمه به شریان کاتتریزه شده
- ضربان قلب نامنظم (آریتمی)
- واکنش های آلرژیک به رنگ یا داروهای مورد استفاده در طول آزمایش
- آسیب دیدگی کلیه
- خون ریزی بیش از حد
- عفونت
چگونه برای گراف های تخصصی و رنگی آنژیوگرام کرونر آماده شوید
در بعضی موارد، آنژیوگرام کرونر به صورت اورژانسی انجام می شود. هر چند معمولاً از قبل برنامه ریزی می شود و به شما فرصت می دهند تا آماده شوید.
آنژیوگرام در آزمایشگاه کاتتریزاسیون بیمارستان انجام می شود. تیم مراقبت های بهداشتی دستورالعمل های خاصی را به شما ارائه می دهند و در مورد داروهایی که مصرف می کنید با شما صحبت می کنند. دستورالعمل های عمومی شامل موارد زیر است:
- بعد از نیمه شب روز قبل از آنژیوگرام، چیزی نخورید و ننوشید.
- تمام داروهای خود را در بطری های اصلی خود به بیمارستان ببرید. از پزشک خود در مورد مصرف داروهای صبحگاهی معمول خود سوال کنید.
- اگر مبتلا به دیابت هستید، قبل از آنژیوگرام باید از پزشک خود بپرسید که آیا انسولین یا سایر داروهای خوراکی را مصرف کنید یا خیر.
باید چه انتظاری از گراف های تخصصی و رنگی آنژیوگرام کرونر داشت؟
قبل از عمل
قبل از شروع گراف های تخصصی و رنگی آنژیوگرام، تیم مراقبت های بهداشتی تاریخچه پزشکی شما، از جمله آلرژی و داروهایی که مصرف می کنید را بررسی می کنند. این تیم ممکن است معاینه فیزیکی انجام داده و علائم حیاتی شما – فشار خون و نبض- را بررسی کند.
همچنین قبل از انجام گراف های تخصصی و رنگی باید مثانه خود را خالی کرده و لباس بیمارستان بپوشید. ممکن است مجبور شوید لنزهای تماسی، عینک، جواهرات و آرایش مو را جدا کنید.
در طول انجام گراف های تخصصی و رنگی
برای انجام این روش، روی میز اشعه ایکس و به پشت خود قرار می گیرید. از آنجا که ممکن است در طول عمل روی میز حرکت کنید، ممکن است تسمه های ایمنی به سینه و پاهای شما بسته شود. دوربین های اشعه ایکس ممکن است به دور و اطراف سر و سینه شما حرکت کنند تا از زوایای مختلف عکس بگیرند.
یک خط IV در رگ بازوی شما وارد می شود. ممکن است از طریق IV آرام بخش و سایر داروها و مایعات تزریق شود. ممکن است در طول عمل به خواب بروید، اما می توانید به راحتی بیدار شوید تا از هر دستورالعملی پیروی کنید.
در تمام مراحل، الکترودهای روی قفسه سینه، قلب تان را کنترل می کنند. یک کاف فشار خون، فشار خون شما را ردیابی می کند و دستگاه دیگری(پالس اکسی متر)، میزان اکسیژن موجود در خون شما را اندازه می گیرد.
ممکن است مقدار کمی از موی کشاله ران یا بازوی شما تراشیده شود تا یک لوله انعطاف پذیر(سوند) در آن قرار گیرد. این ناحیه شسته و ضد عفونی می شود و با تزریق بی حسی موضعی، بی حس می شود.
یک برش کوچک در محل ورود ایجاد می شود و یک لوله پلاستیکی کوتاه (غلاف) در رگ شما وارد می شود. کاتتر در رگ خونی شما وارد شده و با دقت به قلب یا عروق کرونر شما وصل می شود.
سوند نباید باعث درد شود و نباید احساس کنید که در بدن شما حرکت می کند. در صورت بروز هرگونه ناراحتی به تیم مراقبت های بهداشتی خود بگویید.
رنگ (ماده کنتراست) از طریق سوند تزریق می شود. وقتی این اتفاق بیفتد، ممکن است احساس گرمازدگی کمی داشته باشید. اما در صورت احساس درد یا ناراحتی، مجدداً به تیم مراقبت های بهداشتی خود بگویید.
رنگ به راحتی بر روی تصاویر اشعه ایکس قابل مشاهده است. با حرکت رنگ در رگهای خونی، پزشک می تواند جریان آن را مشاهده کرده و هرگونه انسداد یا نواحی محدودشده را تشخیص دهد. بسته به آنچه پزشک شما در طی آنژیوگرام شما یافت می کند، ممکن است در همان زمان درمان اضافی ای مانند آنژیوپلاستی بالون یا قرارگیری استنت برای باز کردن شریان مسدود انجام شود.
انجام آنژیوگرام حدود یک ساعت طول می کشد. اما اگر با سایر روش های کاتتریزاسیون قلب ترکیب شود، ممکن است طولانی تر شود. آماده سازی و مراقبت های بعد از عمل می توانند به این زمان اضافه کنند.
بعد از عمل
هنگامی که آنژیوگرام به پایان رسید، کاتتر از بازو یا کشاله ران شما برداشته می شود و برش بسته می شود.
برای بررسی و نظارت به اتاق ریکاوری منتقل می شوید. وقتی وضعیت تان پایدار شد، به اتاق خود باز می گردید و مرتباً تحت نظر قرار می گیرید.
برای جلوگیری از خونریزی (در صورت وارد شدن کاتتر در کشاله ران)، باید چند ساعت به صورت صاف دراز بکشید. در این مدت، ممکن است فشاری بر روی برش اعمال شود تا از خونریزی جلوگیری کند.
ممکن است بتوانید در همان روز به خانه بروید، یا مجبور شوید یک شب در بیمارستان بمانید. برای خروج رنگ از بدنتان مایعات زیادی بنوشید. اگر احساس راحتی می کنید، چیزی بخورید.
از تیم مراقبت های بهداشتی خود بپرسید که چه زمانی می توانید مصرف داروهای تجویزی، حمام کردن یا دوش گرفتن، کار کردن و انجام سایر فعالیت های عادی را از سر بگیرد. برای چندین روز از فعالیت های سخت و بلند کردن اجسام اجتناب کنید.
محل سوراخ شما احتمالاً برای مدتی دچار درد باشد. ممکن است کمی کبود شود و برجستگی کوچکی ایجاد شود.
نتایج گراف های تخصصی و رنگی آنزیوگرام کرونر
آنژیوگرام می تواند به پزشکان نشان دهد که چه مشکلی در رگ های خونی شما وجود دارد. این روش می تواند:
- نشان دهد که چه تعداد از عروق کرونر شما توسط پلاک های چربی مسدود یا باریک شده است. (آترواسکلروز)
- محل انسداد در رگ های خونی شما را مشخص کند.
- نشان دهد که چه مقدار جریان خون در رگ های خونی شما مسدود شده است.
- نتایج جراحی قبلی بای پس عروق کرونر را بررسی کند.
- عبور جریان خون را از طریق قلب و رگ های خونی تان بررسی کند.
رادیوگرافی کنتراست یکی از گراف های تخصصی و رنگی
رادیوگرافی کنتراست روشی برای مطالعه اندام ها با استفاده از اشعه X و تزریق یک رنگ مخصوص، به نام ماده کنتراست است. این آزمایش به رادیولوژیست اجازه می دهد که ساختارهایی را که به طور واضح در آزمایشات اشعه X مشخص نیستند، ارزیابی کند.
اشعه ایکس با عبور از بدن عمل می کند. از آنجا که استخوان ها اشعه X را به راحتی مسدود می کنند، به وضوح ظاهر می شوند. اما اندام ها و سایر بافت ها – مانند رگ های خونی، معده و روده بزرگ – اشعه ایکس را به راحتی مسدود نمی کنند. ماده کنتراست این نواحی خاص را در بدن نمایان می کند و باعث می شود تا با جزئیات بیشتری در تصویر اشعه ایکس مشخص شوند.
شرایط
انواع مختلفی از روش های گراف های تخصصی و رنگی کنتراست وجود دارد. آزمایشات رایج شامل موارد زیر است:
- پیوگرافی داخل وریدی یا IVP ، که به پزشک اجازه می دهد دستگاه ادراری مانند کلیه ها، حالب و مثانه را معاینه کند و تومورها، کیست و سنگ را شناسایی کند.
- سری GI فوقانی (دستگاه گوارش) و روده کوچک، که برای بررسی مری، معده و روده کوچک و شناسایی زخم ها، انسدادها ، تومورها یا التهابات مورد استفاده قرار می گیرد.
- تنقیه باریم که به آن سری GI تحتانی نیز گفته می شود، برای بررسی روده بزرگ و روده کوچک و تشخیص پولیپ، سرطان، التهاب و دیورتیکول (کیسه های داخل روده بزرگ) استفاده می شود.
- آنژیوگرافی، که به پزشک اجازه می دهد رگ های خونی و اندام های مختلف را بررسی کند تا انسداد، تومور و سایر مشکلات قلب، ریه ها، کلیه ها، بازوها و پاها را تشخیص دهد.
- کاتتریزاسیون قلبی، که برای ارزیابی قلب و عروق از آن استفاده می شود.
رادیولوژی کنتراست: می توان انتظار چه چیزی را داشت
نوع آزمایشی که برای بیمار تجویز می شود، نحوه انجام آزمایش را تعیین می کند. پزشک قبل از اسکن دستورالعمل های کاملی را ارائه می دهد.
ممکن است از بیمار خواسته شود که قبل از اسکن ناشتا باشد. همچنین ممکن است از وی خواسته شود قبل از آزمایش مایعاتی بنوشد یا ممکن است مایعات از طریق IV تزریق شود. همچنین ممکن است قبل از مراجعه به مطب، داروی ملین یا تنقیه تجویز شود. مصرف داروهای قبلی خود را با پزشکتان هماهنگ کنید.
بیشتر بدانید: عجیب و غریب ترین عکس های رادیولوژی که تا بحال دیده اید
هنگامی که بیمار در روز انجام آزمایش می رسد، از وی خواسته می شود که لباس خود را عوض کند و مواردی را که ممکن است با اشعه X تداخل داشته باشد، از بدنش جدا کند، مواردی از قبیل:
- جواهرات
- ساعت
- سمعک
بسته به اینکه چه اندام یا بافتی نیاز به معاینه دارد، ماده کنتراست به روشهای مختلفی وارد بدن می شود:
- اگر ماده از طریق تزریق در بازو به بدن بیمار وارد شود، ممکن است احساس گرما کند.
- اگر آزمایش دستگاه گوارش فوقانی یا روده کوچک تجویز شود، بیمار محلول باریم را که شبیه میلک شیک است می نوشد. سپس از بیمار خواسته می شود تا برای تولید گاز، نوشیدنی گازدار یا دارویی بنوشند. این گاز به ایجاد کنتراست در اشعه ایکس کمک می کند.
- اگر ماده از طریق تنقیه باریم یا سری دستگاه گوارش تحتانی وارد بدن شود، یک لوله کوچک به آرامی وارد روده می شود و باریم به داخل روده جریان می یابد. بیمار ممکن است احساس خالی شدن روده را بکند اما باید باریم را تا زمانی که از او خواسته می شود نگه دارد. بعد از اینکه بیمار روده خود را خالی کرد، تصویر دیگری گرفته خواهد شد.
- برای آنژیوگرافی و کاتتریزاسیون قلبی، بیمار از طریق IV داروی آرام بخش را دریافت می کند و یک ماده بی حسی موضعی در محل تزریق اعمال می شود. برش كوچكی ایجاد می شود و لوله سوند به آرامی در رگ خونی وارد می شود. ماده کنتراست از طریق سوند تزریق می شود.
تکنسین، اشعه ایکس را در فواصل مشخصی انجام می دهد. در این مدت دستگاه پرتوی ایکس با تغییر موقعیت و زاویه باعث ایجاد سر و صدا می شود. این صداها طبیعی است.
در طول معاینات مختلف، ممکن است از بیمار خواسته شود مثانه خود را خالی کند، نفس خود را نگه دارد یا برخی از تغییرات دیگر را انجام دهد تا بتوان از اشعه X جدید برای مقایسه استفاده کرد. مهم است که بیمار در طول هر معاینه ثابت بماند.
بعد از انجام فرایند، بیشتر ماده کنتراست به طور طبیعی طی 24 تا 48 ساعت از بدن بیمار خارج می شود. برای کمک به دفع سریع تر مواد از بدن، بیماران باید آب زیادی بنوشند. اگر بیمار محلول باریم را بنوشد و یا تنقیه باریم انجام داده باشد، در ابتدا مدفوع به رنگ روشن است اما باید بعد از دو تا سه روز به حالت عادی برگردد.
اگر بیمار آنژیوگرافی یا سوند قلبی داشته باشد، ممکن است از وی خواسته شود تا چند ساعت در تخت خواب استراحت کند.
رادیولوژیست تصاویر را بررسی کرده و گزارشی را به پزشک ارسال می کند که در آن موارد تشخیصی بیان شده است. ممکن است بیمار درخواست کند که تصاویر را بر روی سی دی دریافت کند.
خطرات گراف های تخصصی و رنگی
باید بدانید که در حالی که رادیوگرافی کنتراست روشی مؤثر و دقیق است، اما بیمار در معرض اشعه قرار دارد. امکان دارد که با انجام رادیوگرافی کنتراست، مشکلاتی ایجاد شود، اما کم است و برطرف می شوند.
برخی از افراد نسبت به مواد کنتراست واکنش آلرژیک دارند، واکنش هایی مانند:
این علائم را فوراً به پزشک، رادیولوژیست یا تکنسین تصویربرداری گزارش دهید. اگر آلرژی شناخته شده ای نسبت به مواد کنتراست یا ید دارید، به تکنسین بگویید. یک تکنسین رادیولوژی یا رادیولوژیست می تواند به هر سؤالی که ممکن است بیمار در مورد وضعیت های سلامتی ای مانند بارداری، داشته باشد، پاسخ دهد.