راجع به بیماری های کبدی چه می دانید؟ علائم بیماری های کبدی و نحوه تشخیص آن ها چیست؟ عوارض بیماری های کبدی برای کودکان چیست؟ کبد یک عضو حیاتی است، که وظیفه کمک به بدن را در هضم غذا و خلاص شدن از شر مواد سمی بر عهده دارد. کبد به شدت آسیب دیده می تواند منجر به بیماری حاد یا مزمن کبدی یا نارسایی کبدی شود که هر دو شرایط تهدید کننده زندگی هستند. در این مقاله از بخش سلامت کودک دکتر سلام به بررسی بیماری های کبدی کودکان می پردازیم.
علائم بیماری های کبدی کودکان
بیماری های کبدی در ایالات متحده بسیار شایع است و حداقل 30 میلیون نفر به نوعی این بیماری را تجربه می کنند. در حقیقت، بیش از 100 نوع بیماری های کبدی کودکان شناخته شده وجود دارد که هم کودکان و هم بزرگسالان را تحت تأثیر قرار می دهد. از آنجا که بیماری های کبدی طیف گسترده ای از علائم را نشان می دهد، تشخیص آن اغلب دشوار است.

در صورت بروز هر یک از علائم و نشانه های زیر در مورد بیماری های کبدی کودکان ، فوراً با پزشک کودک خود صحبت کنید:
- زردی: رنگ زرد پوست و سفیدی چشم ها
- درد شکم
- آسیت: تورم شکمی
- تغییر الگوهای خواب
- مدفوع رنگی خاکستری یا کم رنگ
- از دست دادن اشتها
- حالت تهوع
- وجود خون در مدفوع و ادرار
- افزایش وزن ضعیف
- فشار خون بالا و واریس پورتال
- خارش (خارش)
- خستگی یا از بین رفتن استقامت
- استفراغ
- استفراغ خونی
- ادرار نارنجی
به طور غیر منتظره ای برای کودک می تواند مشکلات کبدی ایجاد شود. این مشکل می تواند به عنوان مثال، بعد از مسمومیت با مواد شیمیایی خاص، گیاهان و یا حتی برخی داروها اتفاق بیفتد. مشکلات کبدی همچنین می تواند در نتیجه بیماری یا نقص طولانی مدت مانند هپاتیت یا آترزی صفراوی ایجاد شود.
اگر فرزند شما هر یک از موارد زیر را تجربه کرده است، آن را مستقیماً به اورژانس ببرید:
- تغییر در وضعیت روانی مانند سردرگمی، هذیان، اغما و خواب آلودگی شدید. این علائم ممکن است ناشی از ایجاد سمومی باشد که به طور معمول توسط کبد پردازش می شوند.
- استفراغ خونی: نشانه خونریزی در قسمت فوقانی دستگاه گوارش (GI) است.
- مدفوع خونین: نشانه خونریزی در دستگاه گوارش است.
تشخیص بیماری های کبدی کودکان
متخصصان بیماری های کبدی تجربه گسترده ای در تشخیص بیماری های کبدی دارند. پزشکان پس از ارزیابی تاریخچه پزشکی فرزند و انجام معاینه جسمی، می توانند آزمایش های دیگری را انجام دهند، از جمله:
- بیوپسی کبد: برای جمع آوری نمونه از بافت، سوزن کوچکی به کبد وارد می شود
- آزمایش عملکرد کبد: آنزیمی را که کبد در پاسخ به آسیب یا بیماری آزاد می کند، اندازه گیری می کند
- سونوگرافی: از امواج صوتی برای ایجاد تصاویر از اندام ها و ساختارها در داخل بدن استفاده می کند
- اسکن توموگرافی کامپیوتری (CT): از اشعه ایکس برای تهیه تصاویر دقیق از بدن استفاده می کند
- اسکن تصویربرداری با رزونانس مغناطیسی (MRI): از میدان مغناطیسی و امواج رادیویی برای ایجاد تصاویر دقیق از اندام ها و بافت ها استفاده می کند.
بیشتر بدانید: بیوپسی کبد چگونه انجام می شود؟
بیماری های کبدی کودکان
شرایط کبد از جمله:
- هپاتیت حاد و مزمن
- نارسایی حاد کبد
- سندرم آلاژیل
- کمبود آلفا-1-آنتی تریپسین
- هپاتیت خود ایمنی
- اختلالات صفراوی و مثانه
- کیست كولدوكال
- هپاتیت مزمن B
- هپاتیت مزمن C
- سیروز
- فیبروز مادرزادی کبدی
- بیماری های کبدی کودکان فیبروز کیستیک
- بیماری های کبدی کودکان مرحله نهایی
- بیماری های ذخیره سازی گلیکوژن کبد
- هموکروماتوز
- تومورها و توده های کبدی (بدخیم و غیر بدخیم)
- اختلالات میتوکندری کبد
- فشار خون بالا و واریس مری
- کولانژیت اسکلروزان اولیه
- کلستاز داخل رحمی خانوادگی پیشرونده (سندرم بیلر و دیگران)
- بیماری های کبدی کودکان چرب غیر الکلی
- فشار خون بالا پورتال
- بیماری ویلسون
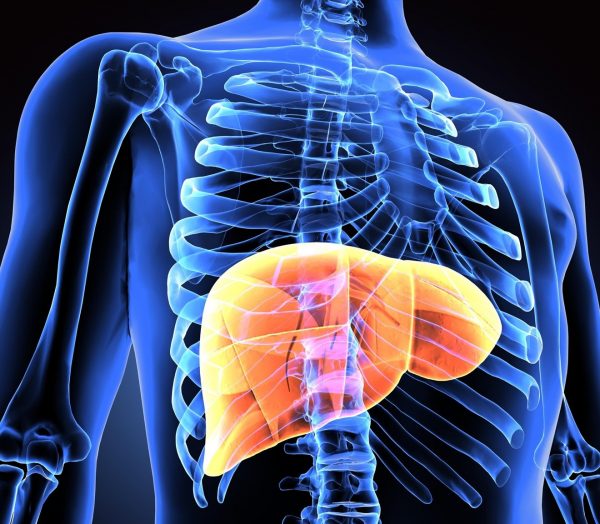
نارسایی کبد در بیماری های کبدی کودکان چیست؟
نارسایی کبد کاهش شدید عملکرد کبد است. این یک بیماری غیر معمول اما جدی است که هنگام اختلال در کبد رخ می دهد و دیگر نمی تواند کارهای مهمی مانند پاکسازی سموم از خون یا تولید صفرا (ماده ای که به هضم غذا کمک می کند) را انجام دهد. نارسایی کبد می تواند بر نوزادان، کودکان نوپا، کودکان بزرگتر و نوجوانان تأثیر بگذارد.
دو نوع نارسایی کبدی وجود دارد: نارسایی حاد کبد و نارسایی مزمن کبد.
نارسایی حاد کبدی، که به آن نارسایی کبدی کامل نیز گفته می شود، از بین رفتن سریع عملکرد کبد در طی روزها یا هفته ها در کودکی است که سابقه قبلی در مورد بیماری های کبدی را ندارند. نارسایی حاد کبد یک مورد اورژانسی پزشکی است که نیاز به مراقبت فوری پزشکی دارد.
شایع ترین علت نارسایی حاد کبد در کودکان، سموم یا ویروس است که به کبد آسیب می رساند. نارسایی مزمن کبد، که به عنوان بیماری های کبدی کودکانی مرحله آخر نیز شناخته می شود، در طی یک ماه یا یک سال به عنوان نتیجه آسیب ناشی از بیماری طولانی مدت کبدی مانند آترزی صفراوی، بیماری های کبدی کودکانی متابولیک، هپاتیت B یا هپاتیت C یا سیروز بروز می کند.
بدون مراقبت پزشکی، کودک مبتلا به نارسایی کبدی دچار سردرگمی می شود، شرایطی که به آنسفالوپاتی معروف است. بیشتر کودکانی که نارسایی حاد یا مزمن کبدی دارند به پیوند کبد نیاز دارند. در تعداد کمی از موارد نارسایی کبدی، 15 تا 20 درصد، کبد خود به خود خود را ترمیم می کند.
کبد چیست و چه کاری انجام می دهد؟
کبد دومین عضو بزرگ بدن است. کبد که در حفره شکم قرار دارد و از بسیاری جهات به بدن کمک می کند.
کبد:
- پروتئین هایی را تولید می کند که اجازه می دهد خون به طور عادی لخته شده، اکسیژن را انتقال داده و از سیستم ایمنی بدن پشتیبانی می کند.
- صفرا را تولید می کند (ماده ای که به هضم غذا کمک می کند)
- مواد مغذی اضافی را ذخیره می کند
- به تمیز کردن جریان خون از مواد مضر کمک می کند
- به کنترل قند خون و کلسترول خون کمک می کند
نارسایی حاد کبدی در بیماری های کبدی کودکان
این سندرم هشدار دهنده معمولاً در یک نوزاد، کودک یا نوجوان که قبلاً چاه بوده، ایجاد می شود و می تواند در اثر علل عفونی یا متابولیکی و واکنش های دارویی ایجاد شود. زردی به سرعت اتفاق می افتد (غالباً همزمان با علائم گوارشی مانند استفراغ و تب).
چه عاملی باعث ایجاد ALF در بیماری های کبدی کودکان می شود؟
برخی از دلایل احتمالی عبارتند از:
- عفونت
- بیماری های متابولیک
- بیماری های کبدی کودکان خود ایمنی
- اختلالات خون
- داروها (از جمله داروهای جایگزین)
- مصرف بیش از حد پاراستامول (اغلب تصادفی)
- داروهای تفریحی مخصوصاً اکستازی
- مواد سمی
- عوارض ناشی از بیماری های دیگر
چرا فرزند من باید به بیمارستان تخصصی برود؟
فرزند شما از بیمارستان محلی به متخصص منتقل می شود، در این مرکز باید تیمی که تعداد بیشتری از آنها را مراقبت می کند از فرزند شما مراقبت کند. مراقب فرزندان مبتلا به ALF باشید. هرچه زودتر عوارض را تشخیص داده و درمان کنید. به دنبال علت ALF باشید و در صورت یافتن علت بیماری، درمان را شروع کنید.
درمان مناسب
از عملکردهای حیاتی فرزندتان پشتیبانی کنید. ممکن است نیاز باشد فرزند شما در بخش مراقبت های ویژه مراقبت شود. در صورت بروز این اتفاق، فرزند خود را برای پیوند کبد آماده کنید.ممکن است سرنخ هایی درباره علت این بیماری در فرزند شما وجود داشته باشد. به احتمال زیاد توسط تعدادی از افراد مختلف سؤالاتی از شما می شود.
برخی از سوالات ممکن است عجیب به نظر برسند اما مهم هستند.ممکن است از شما در مورد تغییرات رفتاری و اخلاقی در فرزندتان سؤال شود. این می تواند پیشرفت آنسفالوپاتی را نشان دهد که می تواند در صورت عدم کارکرد مناسب کبد ایجاد شود.
چه آزمایشاتی ممکن است لازم باشد انجام شود؟
آزمایشات برای هر کودک متفاوت خواهد بود و تیم بالینی در مورد آنها با شما بحث خواهد کرد
آزمایشات ممکن است شامل موارد زیر باشد:
- آزمایش خون از جمله تست عملکرد کبد (LFTs) و آزمایشاتی که لخته شدن خون را اندازه می گیرد.
- آزمایش ادرار
- اشعه ایکس / اسکن
- بیوپسی کبد
این یک نوع بیوپسی تخصصی است که به نام ترانس مورب شناخته می شود بیوپسی که در صورت لخته شدن خون برای کودکان امن تر است. در این روش یک قطعه کبد از طریق ورید در داخل بدن برداشته می شود. در بعضی موارد بیوپسی های پوستی و عضلانی نیز لازم است. برخی نتایج تست ها در همان روز آماده می شوند.
هدف تست ها عبارتند از:
- برای شناخت علت ALF
- ارزیابی نارسایی کبد که تا چه اندازه شدید است
- برای تشخیص زودرس هرگونه عارضه احتمالی
- عوارض ALF چیست؟
عوارض ممکن است شامل موارد زیر باشد:
خونریزی غیر طبیعی
کبد نقش مهمی در تولید پروتئین هایی که در لخته شدن خون نقش دارند، دارد. اگر کبد به درستی کار نکند، ممکن است این پروتئیین ها تولید نشده و منجر به خونریزی در هر قسمت از بدن شود. اندازه گیری میزان لخته شدن خون یک روش مفید برای ارزیابی این است که آیا این احتمالاً مشکلی پیش خواهد آورد یا خیر. البته کلیه عوامل لخته شدن خون در این مورد باید مد نظر قرار گیرند.
عفونت
کبد نقش مهمی در مبارزه با عفونت دارد. در ALF این احتمال وجود دارد که کودک به یک نوع عفونت مبتلا شود. در این صورت به فرزند شما ممکن است آنتی بیوتیک های داخل وریدی (از طریق ورید) و ضد قارچ و داروهایی برای جلوگیری از عفونت داده شود. هر گونه عفونت خاصی که مشخص شود درمان خواهد شد.
بیشتر بدانید: استاتین ها احتمال عفونت را کاهش می دهند
انسفالوپاتی
در مشکلات کبدی به این دلیل که کبد قادر به پاکسازی و دفع کامل سموم از خون نمی باشد ممکن است انسفالوپاتی رخ دهد. این می تواند منجر به تحریک و تورم مغز شده و کاهش سطح هوشیاری کودک، خواب آلودگی، تحریک پذیری یا ناهنجاری های رفتاری را به همراه داشته باشد.در این صورت آنها ممکن است نیاز به بستری در بخش مراقبت های ویژه داشته باشند و همچنین نیازمند دستگاه تهویه (دستگاه تنفس) باشند.
اجازه دهید کودک به طور کامل استراحت کند تا امکان معالجه او وجود داشته باشد. ارزیابی انسفالوپاتی بسیار دشوار است زیرا واکنش ها می تواند از یک دقیقه به لحظه دیگر تغییر کند مثلاً یک دقیقه کودک ممکن است بسیار خواب آلود باشد و در دقیقه بعد ممکن است در رختخواب بنشیند و نوشیدنی اش را بنوشد.

عملکرد ضعیف کلیه
نقص عملکرد کبد باعث ضعیف شدن عملکرد کلیه می شود. در این حالت می بایست به کودکان از طریق قطره مایعات داده شود و دارویی برای دفع ادرا آنها نیز در نظر گرفته شود. آنها همچنین ممکن است به کاتتر برای اندازه گیری دقیق میزان ادرار خروجی، نیاز داشته باشند. بعضی از کودکان ممکن است برای مدت کوتاهی به دیالیز کلیه نیاز داشته باشد.
کمبود آنتی تریپسین آلفا -1 چیست؟
کمبود آنتی تریپسین A1AT یک بیماری ارثی است که پروتئین موسوم به A1AT قادر به رهاسازی مقادیر کافی از کبد به داخل خون نیست. این باعث کمبود پروتئین A1AT در گردش خون می شود. A1AT یک پروتئین تخصصی است که عملکرد سایر پروتئین های مهم در التهاب (تورم) و تجزیه بافت ها در بدن را مسدود می کند. هنگامی که پروتئین A1AT در گردش خون کم باشد، به خصوص، التهاب بافت و آسیب بافتی شدیدتر می شود.
در ریه ها نقص پروتئین A1AT که در کبد باقی مانده است، ممکن است باعث التهاب کبد (هپاتیت) شود که می تواند به سیروز (زخم دائمی کبد) و نارسایی کبد منجر شود. كمبود A1AT زیاد شایع نیست و حدود 1 نفر در 1500 تا 2000 نفر مبتلا هستند. والدین برای داشتن فرزند با نقص A1AT حتماً باید حامل نقایص ژنتیکی باشند.
اگرچه والدین حامل تا حدی پروتئین غیر طبیعی A1AT را تولید می کنند، اما معمولاً هیچ علائمی ندارند یا علائم بسیار کمی دارند و ممکن است تا زمانی که فرزندشان با این بیماری تشخیص داده نشود، متوجه نشوند که مبتلا هستند.
علائم
حدود 10 درصد از نوزادان مبتلا به بیماری های کبدی کودکان با کمبود A1AT تشخیص داده می شوند. نوزادان ممکن است به عنوان بخشی از التهاب کبد مرتبط با کمبود A1AT، دچار زردی شوند. کودکان و نوجوانان مسن تر در صورت داشتن کبدی که مدت طولانی التهاب داشته باشد ممکن است مبتلا به زخم (سیروز) شوند.
بیماری ریه معمولاً فقط در بزرگسالی بروز می کند. بزرگسالان مبتلا به کمبود A1AT ممکن است با بیماری انسداد مزمن ریوی (COPD)، آمفیزم، برونشیت مزمن، آسم، سرفه و عفونت های مکرر ریه دچار مشکل شوند.
تشخیص
آزمایش معمولاً هنگامی انجام می شود که کودک التهاب کبدی با علت نامشخص داشته باشد یا اینکه سابقه خانوادگی نشان دهنده بیماری های کبدی کودکان A1AT باشد. آزمایش غربالگری استاندارد برای اندازه گیری میزان پروتئین A1AT در گردش خون است.در موارد کمبود A1AT، سطح A1AT سرم پایین خواهد بود. هنگامی که سطح A1AT پایین باشد، معمولاً یک آزمایش اضافی برای شناسایی انواع پروتئین های غیر طبیعی A1AT که در گردش هستند، انجام می شود.
در موارد نادر، ممکن است تجزیه و تحلیل دقیق تری از DNA در ژن لازم باشد. میزان تورم و آسیب های کبدی را می توان با سونوگرافی (سونوگرام) شکم، آزمایش خون التهاب و عملکرد کبد و بیوپسی کبد ارزیابی کرد، جایی که یک قطعه کوچک از بافت کبد به دست می آید و سپس زیر میکروسکوپ مورد بررسی قرار می گیرد تا تغییرات را نسبت به کبد طبیعی ارزیابی کنند.
درمان
هیچ درمانی برای کمبود A1AT وجود ندارد. درمان شامل کنترل علائم و تلاش برای جلوگیری از بروز عوارض است. برای محافظت از ریه ها، این نکته بسیار مهم است که فرد مبتلا و افراد اطراف آنها سیگار نکشند. واکسیناسیون هایی برای محافظت در برابر ویروس ها، مانند هپاتیت A و هپاتیت B، که می تواند آسیب بیشتری به کبد وارد کند، باید داده شود.
پیش بینی اینکه کبد به شدت تحت تأثیر قرار خواهد گرفت بسیار دشوار است. آزمایش های عملکرد کبد به مرور زمان دنبال می شوند. برخی از بیماران ممکن است در طول کل عمر خود بیماری های کبدی کودکانی داشته باشند. با این حال، تعداد کمی در نهایت نیاز به پیوند کبد دارد.

سیروز یا نارسایی مزمن کبد در بیماری های کبدی کودکان
سیروز یا نارسایی مزمن کبد می تواند توسط تعدادی از بیماری های کبدی و صفراوی ذکر شده در خدمات بالینی ایجاد شود و یا گاهی بدون دلایل شناخته شده ظاهر شود. رویکرد ما در مورد کودکان مبتلا به این مشکل شروع با یک تاریخچه کامل و معاینه جسمی و ارزیابی تغذیه ای است.
کیست کبد یا تومور
چندین ناهنجاری یا تومور خوش خیم و بدخیم وجود دارد که می تواند در کبد کودک ایجاد شود. اگر تشخیص یک تومور بدخیم است، با آنکولوژیست ها و جراحان کودکان همکاری لازم است تا در مورد بهترین روش تصمیم گیری شود، که ممکن است شامل شیمی درمانی، پرتودرمانی، آمبولیزاسیون، برداشتن جراحی و یا پیوند کبد باشد.
پیوند کبد برای کودکان مبتلا به ALF چه زمانی لازم است؟
برخی از کودکان بدون نیاز به پیوند کبد، بهبودی کامل پیدا می کنند. کبد با وجود آسیب دیدگی قابل توجه، می تواند به سرعت بهبود یافته و گاهی بهبودی کامل نیز ممکن است. اگر کبد کودک به خودی خود بهبود نیابد و پزشکان فکر کنند که پیوند کبد بهترین گزینه است، باید به هماهنگ کننده پیوند مراجعه کنید. آنها شرایط فرزند شما را ثبت می کنند و اطلاعات بیشتری در مورد روند پیوند در اختیار شما قرار می دهند.
مراقبت و درمان حمایتی نیز ادامه خواهد یافت. فرزند شما باید منتظر یک کبد مناسب باشد که از نظر گروه خون و اندازه همسان باشد. کودکان مبتلا به ALF در اولویت قرار دارند. بیشتر کودکانی که پیوند کبد را دریافت می کنند، بهبودی کامل پیدا می کنند و اگرچه به داروهای مادام العمر نیاز دارند، اما اکثریت قادر به زندگی عادی خواهند بود.
بیماری های کبدی کودکان خود ایمنی
بیماری های خود ایمنی در اثر حمله سیستم ایمنی بدن به خود ایجاد می شود. آنتی بادی پروتئین است، ساخته شده توسط سیستم ایمنی بدن، که باعث شناسایی و حذف باکتری ها و ویروس ها از بدن می شود. گاهی اوقات، آنتی بادی به جای باکتری یا ویروس به بافت های بدن حمله می کند.
اینها به آنتی بادی گفته می شوند. دقیقاً مشخص نیست چه عواملی باعث می شود که آنتی بادی ها از این طریق عمل کنند. تصور می شود که ممکن است دلایل زیادی وجود داشته باشد که عبارتند از:
- مشکلی در سیستم ایمنی بدن
- ژن های فرد
- فاکتورهای محیطی
علائم بیماری خود ایمنی کبد چیست؟
در كودكان دو بیماری كبدی ایجاد شده است كه در اثر اختلالات خود ایمنی وجود دارد: هپاتیت خود ایمنی (AIH) و سندرم همپوشانی كولانژیت AIH / اسكلروزان كه به عنوان كلانژیت اسكلوز ساز خود ایمنی شناخته شده است (ASC) این ها بیماری های خود ایمنی كبدی است. آنها شرایط مشابهی دارند و به همین ترتیب با آنهارفتار می شوند.
هپاتیت خود ایمنی چیست؟ هپاتیت به معنی التهاب کبد است. در هپاتیت خود ایمنی التهاب ناشی از سیستم ایمنی بدن است. كلانژیت اسكلروز خود ایمنی چیست؟ تشخیص بیماری های کبدی کودکان خود ایمنی در کودکان ممکن است دشوار باشد زیرا این علائم مشابه بسیاری از اختلالات کبدی دیگر است و می توانند تا حد زیادی نیز متفاوت باشند.
برخی از کودکان و جوانان مبتلا به بیماری های کبدی کودکان خود ایمنی ممکن است به خوبی و فعال ظاهر شوند، در حالی که برخی دیگر بسیار بیمار هستند و علائم نارسایی کبدی دارند. به طور کلی بیماری های کبدی کودکان خود ایمنی در کودکان و جوانان نسبت به بزرگسالان پیش رونده تر است اما درمان می تواند بسیار موفق باشد.

شایع ترین علائم:
- خستگی و عموما احساس ناخوشایندی
- از دست دادن اشتها
علائم دیگر:
- حالت تهوع (احساس بیماری) یا بیمار بودن
- درد شکم
- زردی با مدفوع ادرار تیره و رنگ پریده (پو)
- درد مفاصل و ماهیچه ها
- کاهش وزن
- خارش
- تب
- خونریزی بینی، خونریزی لثه ها و کبودی به راحتی
- آمنوره (شروع تأخیر در پریود یا به یکباره شروع آن متوقف می شود)
- اسهال (علائم روده در كلانژیت بیماری اتوایمیون شایع تر است)
علائم بعدی که می توانند با پیشرفت بیماری ظاهر شوند عبارتند از:
- شکم متورم (آسیت)
- تورم بخصوص در پاهای پایینی (ورم)
- تحریک پذیری و سردرگمی
چگونه بیماری های کبدی کودکان خود ایمنی تشخیص داده می شود؟
اگر كودك یا جوانی علائم هپاتیت خود ایمنی را نشان دهد، چندین آزمایش وجود دارد كه برای تأیید تشخیص استفاده می شود:
- آزمایش خون
- بیوپسی کبد
- اسکن با امواج فراصوت
- اسکن MRI-MRCP
- در صورت وجود علائم روده، آندوسکوپی دستگاه گوارش فوقانی و تحتانی
انواع مختلف هپاتیت خود ایمنی چیست؟
دو نوع هپاتیت خود ایمنی وجود دارد. هر نوع انواع مختلفی از اتوآنتی بادی موجود دارد:
نوع 1 = آنتی بادی های ضد هسته ای (ANA) و / یا عضله صاف (SMA).
نوع 1 دو مورد از سه مورد هپاتیت خود ایمنی را تشکیل می دهد. به طور معمول از دوران بلوغ شروع می شود.
نوع 2 = آنتی بادی های میکروزومی کلیه کبد (LKM).
نوع 2 عمدتاً در كودكان خردسال دیده می شود.
کودکانی که به هپاتیت خود ایمنی مبتلا هستند، معمولاً از نظر آنتی بادی های ANA و / یا SMA مثبت هستند. تعداد بسیار کمی از کودکان دارای آنتی بادی LKM خواهند بود.
چگونه بیماری های کبدی کودکان خود ایمنی درمان می شود؟
استروئیدها: با شروع درمان، مقدار زیادی استروئید لازم است. بسته به نتایج و علائم خون، به تدریج دوز کاهش می یابد. هدف کلی درمان این است که این اطمینان حاصل شود که این بیماری با استفاده از کمترین دارو ممکن است درمان شود.
عوارض جانبی استروئیدها شامل موارد زیر است:
- احتمال ابتلا به عفونت بیشتر است
- افزایش اشتها و افزایش وزن
- آکنه
- خطر ضعیف شدن استخوان ها
- تغییر رفتاری
- رشد آهسته تر
- دیابت در برخی افراد
توجه به این نکته مهم است که اکثر کودکان و نوجوانان به خوبی به درمان پاسخ می دهند. برای جوانان عوارض جانبی درمان به ویژه تغییرات زیبایی مانند افزایش وزن می تواند نگران کننده باشد. تیم های روانشناسی در مراکز کبد نمی توانند این بیماران را کمک و پشتیبانی کنند.

درمان تا چه مدت ادامه دارد؟
این ممکن است به انواع مختلف بیماری بستگی داشته باشد اما معمولاً درمان باید برای مدت طولانی ادامه یابد، به طور معمول سال ها. هدف از درمان ترمیم است. این بدان معنی است که آزمایش خون اندازه گیری عملکرد کبد و التهاب در حد طبیعی باشد.
عود بیماری
عود در جایی است که بیماری پس از بهبودی دوباره فعال می شود. عودها به ویژه در دوران بلوغ ممکن است ناگهان اتفاق بیفتند. این ممکن است در آزمایش خون مشخص شود یا به دلیل ظهور مجدد علائم ممکن است قابل توجه باشد. عود بیماری نیز می تواند زمانی اتفاق بیفتد که داروها مطابق تجویز مصرف نشده اند.این بسیار مهم است که جوانان اهمیت مصرف صحیح داروها را حتی اگر احساس خوبی نداشته باشند درک کنند.
در طی عود، ممکن است لازم باشد دوزها به مقدار زیادی افزایش یابد تا بیماری تحت کنترل قرار گیرد. در نظر گرفتن متوقف کردن درمان تنها در صورتی امکان پذیر است که حداقل دو سال آزمایش خون کاملاً طبیعی باشد و اغلب در آزمایش بیوپسی کبد نشان داده شود که التهاب در کبد از بین رفته است.
اگر درمان کاهش یابد، بهبودی بسیار آهسته انجام می شود. حدود 20٪ از كودكان / جوانان مبتلا به هپاتیت خود ایمنی نوع 1 كه به خوبی به داروها پاسخ می دهند می توانند در نهایت درمان را متوقف كنند. تعداد بسیار کمی از کودکان و نوجوانان مبتلا به هپاتیت خود ایمنی نوع 2 می توانند درمان را متوقف کنند.
چگونه بیماری های کبدی کودکان خود ایمنی کنترل می شود؟
مبتلایان به هپاتیت خود ایمنی یا کلانژیت اسکلروز خود ایمنی به آزمایش خون منظم نیاز دارند. نظارت بر شرایط واقعاً مهم است. آزمایش خون به باید طور منظم انجام شود. اندازه گیری AST (آسپارتات آمینوترانسفراز) و ALT (آلانین آمینوترانسفراز).
اینها آنزیم هایی هستند که به طور معمول در کبد وجود دارند و از اندازه گیری سطح آنها می توان برای نظارت بر سلامت کبد استفاده کرد. هنگامی که اولین بار مشکلی تشخیص داده شد، ممکن است آزمایش هفتگی انجام شود تا ببینیم چه میزان سطح استروئیدها کاهش یافته با تثبیت شرایط، آزمایش خون با دفعات کمتر مورد نیاز خواهد بود (هر 3-6 ماه).
اگر بیماری پیشرفت کند چه اتفاقی می افتد؟
عوارض بیماری مزمن کبد شامل موارد زیر است:
- کاهش وزن / افزایش وزن ضعیف
- آسیت (تورم شکم)
- فشار خون بالا پورتال (فشار خون بالا در رگ های خونی اطراف کبد)
- زردی
اگر عملکرد کبد تحت تأثیر این بیماری باشد، ممکن است داروهای دیگری داده شود. به عنوان مثال ممکن است ویتامین K داده شود که به لخته شدن خون کمک می کند. پیوند کبد در مواردی انجام می شود که به دارو پاسخ نمی دهند یا وقتی که کبد در اثر ترمیم آسیب دیده است و عوارض آن تهدید کننده زندگی است.
میزان پیوند کبد در موارد کلانژیت خود ایمنی بیشتر است و عود بیماری های کبدی کودکان خود ایمنی به خصوص در مواردی که دارای کلانژیت اسکلروزان کننده خود ایمنی باشد ممکن است به دنبال پیوند کبد بوجود آید. اکثر کودکان می توانند ضمن مصرف دارو، کیفیت زندگی خوبی را هدایت کنند.
سندرم آلاژیل
سندرم آلاژیل یک بیماری ژنتیکی نادر است. این بیماری می تواند در قسمت های مختلف بدن از جمله کبد، قلب، کلیه ها، چشم ها، صورت و استخوان ها تأثیر بگذارد. سندرم آلاگیل در هر 30000 تولد زنده حدود یک نفر را مبتلا می کند.
ویژگی های سندرم آلاگیل چیست؟
روش های مختلفی وجود دارد که سندرم آلاگیل می تواند روی یک فرد تأثیر بگذارد. این از نظر فردی متفاوت است و حتی دو نفر در یک خانواده با سندرم آلاژیل می توانند ویژگی ها و علائم مختلفی داشته باشند.
برخی از افراد مبتلا به این بیماری علائم بسیار ملایمی دارند و بدون اینکه بدانند سندرم آلاژیل دارند، به بزرگسالی می رسند. دیگران ممکن است در نوزادی شرایط ناخوشایندی داشته باشند و ممکن است در سنین جوانی تشخیص داده شوند.
ویژگی های سندرم آلاگیل شامل موارد زیر است:
ناهنجاری های کبدی: افراد مبتلا به سندرم آلاژیل ممکن است مجاری صفراوی کمتری نسبت به حالت عادی داشته باشند. این مشکل به کمبود مجرای صفراوی معروف است.
مجاری صفراوی صفرا را از کبد به مثانه و روده کوچک منتقل می کند. هنگامی که مجاری کمتر برای حمل صفرا وجود داشته باشد، صفرا می تواند در کبد گرفتار شده و باعث آسیب شود. این مشکل می تواند به زردی منجر شود که زردی در ناحیه پوست و چشم است. آسیب کبدی می تواند باعث بروز مسائلی مانند سوء جذب (عدم جذب مناسب چربی ها و مواد مغذی) شود که می تواند منجر به رشد کندتر شود. این بیماری همچنین می تواند به شکل گیری گزانتوم های بی ضرر که رسوبات چربی در زیر پوست هستند و به صورت توده ای ایجاد می شود، منجر شود.
خصوصیات ظاهری: کودکان و بزرگسالان مبتلا به سندرم آلاژیل اغلب دارای ویژگی های جسمی مشترک از جمله پیشانی برجسته، چشم های گود و چانه کوچک هستند. این ویژگی ها باعث نمی شود که کودکان غیر طبیعی به نظر برسند، بلکه در بین مبتلایان به سندرم آلاژیل مشترک است.
مشکلات قلبی یا عروقی: علاوه بر بیماری های کبدی کودکان ، مشکلات قلبی یکی از شایع ترین ویژگی های سندرم آلاژیل است. ممکن است تنگی عروق ریوی وجود داشته باشد و رگ خونی که خون را از قلب به ریه ها منتقل می کند دچار تنگی شده باشد. به این مشکل تنگی شریان ریوی گفته می شود. اگر خفیف باشد ممکن است علائمی نداشته باشد و فقط به دلیل سوفل قلب در معاینه قفسه سینه قابل شنیدن باشد.
تنگ تر شدن شریان می تواند منجر به علائمی از جمله تنگی نفس و خستگی شود. روش های درمانی وجود دارد که در صورت لزوم توسط تیم پزشکی مورد بحث قرار خواهد گرفت. کودک برای ارزیابی به یک متخصص قلب ارجاع می شود و در صورت لزوم یک برنامه درمانی انجام می شود.
ناهنجاری های چشم: یک بیماری چشمی به نام جنینوتوکسون خلفی می تواند در افراد مبتلا به سندرم آلاژیل ایجاد شود. این حالت زمانی اتفاق می افتد که بینایی چشم به شکلی متفاوت از حد معمول خود می باشد. این تاثیری در بینایی ندارد و فقط در صورت معاینه چشم با لامپی به نام لامپ شکاف قابل مشاهده است. بسیاری از افراد مبتلا به سندرم آلاژیل این بیماری را دارند اما در افراد مبتلا به سندرم آلاگیل شایع تر است.
شکل اسکلتی: ممکن است اشعه ایکس نشان دهد که استخوان های ستون فقرات به طور غیر طبیعی هستند. این ممکن است یک شکاف ساده باشد یا گاهی اوقات پروانه مانند روی اشعه ایکس ظاهر شود. این فقط در اشعه ایکس قابل مشاهده است و مشکلی ایجاد نمی کند. همچنین ویژگی های دیگر، مانند مشکلات کلیوی نیز می تواند وجود داشته باشد.
چه عواملی باعث سندرم آلاگیل می شود؟
آلاژیل یک بیماری ژنتیکی است. ژن ها از DNA ساخته شده و به عنوان یک دستورالعمل برای بدن عمل می كنند. ژن ها ویژگی های مختلفی مانند رنگ مو و رنگ چشم ما را تعیین می کنند. آنها همچنین چگونگی توسعه و عملکرد بخش های مختلف بدن ما را کنترل می کنند. بیش از نه نفر از هر ده نفر مبتلا به سندرم آلاژیل در ژنی به نام JAG1 جهش (تغییر) دارند.
تعداد بسیار کمی در ژنی به نام NOTCH2 جهش دارد. این ژن ها در بسیاری از سیستم های مختلف بدن درگیر هستند، به همین دلیل سندرم آلاژیل می تواند چنین تنوع گسترده ای داشته باشد. ما دو نسخه از هر ژن در بدن داریم، اما فقط یکی از ژنهای NOTCH2 یا JAG1 برای ایجاد سندرم آلاژیل لازم است تحت تأثیر قرار گیرد. افراد می توانند در این ژن ها جهش های مختلفی داشته باشند و بیش از 430 شکل مختلف از این ژن ها شناسایی شده اند. اینمسئله توضیح می دهد که چرا سندرم آلاژیل می تواند در بعضی از افراد اثرات جدی داشته باشد و در دیگران اثرات خفیف تری دارد.
حدود شش نفر از ده نفر مبتلا به سندرم آلاگیل، جهش ژن در ایجاد این بیماری نقش داشته است. این بدان معنی است که ژن از والدین منتقل نشده است و به دلایلی نامعلوم این مشکل به وجود آمده است. در چهار مورد از ده مورد این بیماری، ژن ایجاد سندرم آلاژیل از والدین به فرزندشان منتقل شده است.

اثرات سندرم آلاگیل چیست؟
اگرچه برخی از مبتلایان به سندرم آلاژیل مشکلی در کبد خود ندارند، اما اکثریت در بعضی از مراحل زندگی دچار مشکلات کبدی می شوند. کاهش تعداد مجاری صفراوی می تواند به معنای آن باشد که صفرا به راحتی از کبد به روده نمی رود. این بدان معنی است که نقش طبیعی کبد را می تواند تحت تأثیر قرار داده که این باعث ایجاد علائم مختلف در افراد مختلف می شود. این موارد می تواند شامل موارد زیر باشد:
یرقان: میزان زردی می تواند در افراد مختلف متفاوت باشد.
رنگ پریده : صفرا به مدفوع طبیعی رنگ تیره خود را می دهد. اگر جریان صفرا کمتر باشد، این می تواند به مدفوع کم رنگ منجر شود.
جذب نامناسب مواد مغذی: صفرا حاوی موادی است که به تجزیه و هضم غذا کمک می کند. با وجود صفرای کمتر، مواد مغذی و ویتامین ها به طور مناسب از روده جذب نمی شوند. این می تواند به کندتر شدن رشد و نمو و ضعف استخوان منجر شود.
چگونه سندرم آلاگیل درمان می شود؟
هیچ درمانی برای سندرم آلاژیل وجود ندارد اما درمان هایی وجود دارد که می تواند با علائم بیماری مقابله کند. درمان های اصلی مشکلات کبدی را که به دلیل کاهش تعداد مجاری صفراوی در داخل و اطراف کبد ایجاد می شود، مدیریت می کنند. برخی از روش های متداول برای مدیریت سندرم آلاگیل در زیر شرح داده شده است. آنها شامل مصرف مکمل های ویتامین و داروها، ارزیابی تغذیه و در موارد نادر، پیوند کبد یا جراحی های دیگر هستند.
ویتامین ها: در صورت آسیب دیدن کبد، برخی از ویتامین ها (A، D، E و K) ممکن است به درستی از رژیم غذایی جذب نشوند. ویتامین A برای بینایی خوب، به خصوص برای دیدن در تاریکی و تغییر شرایط چشم ها در نورهای مختلف لازم است.
ویتامین D برای استخوان ها و دندان های قوی و سالم لازم است. ویتامین E برای یک سیستم عصبی سالم و ایجاد هماهنگی لازم است. ویتامین K برای ایجاد فاکتورهای لخته شدن که به کنترل خونریزی کمک می کند لازم است.
هنگامی که کبد آسیب دیده باشد، این ویتامین ها ممکن است به عنوان مکمل برای اطمینان از حفظ سطح سالم این ویتامین ها در بدن، تجویز شوند. معمولاً این موارد به صورت خوراکی تجویز می شوند اما بعضی اوقات ممکن است نیاز به تزریق باشد.
داروها: ممکن است تعدادی دارو برای افزایش جریان صفرا و کاهش خارش مصرف شود. ممکن است لازم باشد ترکیبی از داروهای مختلف را امتحان کنید تا ببینید چه چیزی برای فرزند شما بهتر است. بعضی اوقات این داروها فقط برای مدت کوتاهی کارایی دارند.
بیشتر بدانید: غذاهایی که وجودشان در رژیم غذایی کودک بسیار مفید است
تغذیه: یک متخصص تغذیه رژیم غذایی، کودک شما را ارزیابی می کند. جریان خوب صفرا برای تجزیه چربی موجود در شیر و مواد غذایی مورد نیاز است. نوزادان و کودکانی که دچار زردی هستند و جریان صفرای خوبی ندارند، قادر به جذب تمام چربی های غذایی خود نیستند. بنابراین، کودکان مبتلا به سندرم آلاژیل ممکن است به اندازه ای که لازم است وزنشان افزایش پیدا نکند.
نوزادان مبتلا به سندرم آلاژیل اغلب نیاز به شیر با فرمول مخصوصی دارند که حاوی نوعی چربی است که راحت تر جذب می شود. تغذیه با شیر مادر می تواند ادامه یابد اما ممکن است کودک شما به غذای مخصوصی که دارای این فرمول است نیز نیاز داشته باشد.
کودکان بزرگ تر ممکن است به کالری اضافی نیاز داشته باشند که می تواند به شکل نوشیدنی های پر کالری یا پودر مصرف شود. متخصص تغذیه در مورد هرگونه تغییر رژیم غذایی لازم مشاوره می دهد و برای کودک شما توصیه های خاصی خواهد داشت.
سندرم آلاژیل می تواند با کمبود اشتها و مشکلات تغذیه ای همراه باشد. برای این کودکان توجه ویژه از جانب متخصص تغذیه لازم خواهد بود. در بعضی موارد، تغذیه شبانه از طریق لوله ای در معده ممکن است توصیه شود.
پیوند کبد: پیوند کبد فقط باید برای یک گروه کوچک از بیماران مبتلا به سندرم آلاژیل در نظر گرفته شود. ممکن است در صورت وجود بیماری شدید کبدی، سیروز ایجاد شود یا علائمی وجود داشته باشد که به روش های دیگر قابل کنترل نیست.
پیوند کبد برای کودکان مبتلا به سندرم آلاگیل می تواند پیچیده تر از سایر پیوندهای کبدی باشد زیرا کودکان مبتلا به سندرم آلاژیل ممکن است در قلب و یا کلیه ها نیز مشکل داشته باشند. این امر مستلزم بررسی و بحث دقیق در هر مورد است.
پیوند کبد تنها در موارد ضروری مورد بررسی قرار می گیرد. در صورت در نظر گرفتن پیوند، حمایت های زیادی در دسترس است.
خارش: صفرا نمک صفراوی را از بدن به مدفوع منتقل می کند. اگر جریان صفرا کمتر باشد، نمک های صفراوی در بدن ایجاد می شوند که می تواند منجر به خارش شود. خارش با وجود یا بدون وجود زردی ممکن است رخ دهد.
زانتوماس: این ها مانند زگیل هستند و به طور معمول در اطراف مفاصل مانند آرنج و زانوها یافت می شوند. آنها از کلسترول اضافی ساخته شده در زیر پوست ساخته شده اند. کبد مسئول تولید و از بین بردن کلسترول بدن است، اما وقتی آسیب دیده باشد، به درستی کار نمی کند.
خونریزی بینی/ خونریزی لثه ها: کبد نقش مهمی در تولید و ذخیره مواد کنترل کننده خونریزی (به عنوان مثال ویتامین K) دارد. اگر کبد به درستی کار نکند، احتمالاً خونریزی وجود دارد.
سندرم آلاژیل می تواند یک وضعیت جدی باشد، اما بسیاری از کودکان و بزرگسالان مبتلا به سندرم آلاگیل به خوبی به درمان پاسخ می دهند و زندگی عادی و شادی دارند. جریان صفرا اغلب با رشد و پیشرفت فرزند شما بهبود می یابد. پیش بینی اینکه بیماری های کبدی کودکان با گذشت زمان بدتر شود و کبد چه کسی به درمان پاسخ می دهد دشوار است.















سلام پسر من یک سال و هفت ماهشه کبد ش چرب راه نمیره می تونه راه بره