هاری یک بیماری ویروسی عفونی است که به دنبال شروع علائم بالینی، تقریباً همیشه کشنده است. در 99٪ موارد، سگ های خانگی مسئول انتقال ویروس هاری به انسان هستند. با این وجود، بیماری هاری می تواند بر حیوانات اهلی و وحشی تأثیر بگذارد. این بیماری از طریق گازگرفتگی یا چنگ زدگی و معمولاً از طریق بزاق، به افراد منتقل می شود. در ادامه این مقاله ار بخش بیماری های دکتر سلام به توضیح کامل درباره بیماری هاری پرداخته و با آن آشنا می شویم.

بیماری هاری در نقاط مختلف دنیا
هاری در تمام قاره ها، به جز قطب جنوب، وجود دارد که بیش از 95٪ از مرگ و میر مربوط به انسان ها، در آسیا و آفریقا رخ می دهد. هاری یکی از بیماری های گرمسیری مورد غفلت واقع شده است، که عمدتا بر افراد فقیر و آسیب پذیر که در مناطق روستایی دورافتاده زندگی می کنند، تأثیر می گذارد. اگرچه واکسن های مؤثر و ایمونوگلوبولین های انسانی برای هاری وجود دارد، اما به راحتی در دسترس افراد نیازمند نیست. در سطح جهان، مرگ و میر ناشی از هاری به ندرت گزارش می شود و کودکان بین 5 تا 14 سال اکثر قربانیان این بیماری را تشکیل می دهند.
درمان قرار گرفتن در معرض هاری، در شرایطی که متوسط هزینه پیشگیری از هاری (PEP) در آفریقا، 40 دلار آمریکا و در آسیا، 49 دلار آمریکا است، می تواند یک بار مالی فاجعه بار برای خانواده هایی باشد که متوسط درآمد روزانه آن ها در حدود 1 تا 2 دلار برای هر نفر است. هر ساله بیش از 29 میلیون نفر در سراسر جهان واکسیناسیون پس از نیش را دریافت می کنند. تخمین زده می شود که از این طریق، سالانه صدها هزار نفر از مرگ ناشی از بیماری هاری جان سالم به در می برند.
انتقال بیماری هاری
از طریق مطالعات بیشماری که روی سگ ها، گربه ها و موش خرماهای هار انجام شده است، می دانیم که وقتی ویروس هاری از طریق گازگرفتگی حیوان دیگری وارد عضله شود، از محل گازگرفتگی و با حرکت در اعصاب به مغز می رود. حیوان در این مدت بیمار به نظر نمی رسد. زمان بین گازگرفتگی و ظهور علائم، دوره نهفتگی نامیده می شود و ممکن است هفته ها تا ماه ها ادامه یابد. گازگرفتگی توسط حیوان در دوره نهفتگی، خطر ابتلا به بیماری هاری را به همراه نمی آورد زیرا ویروس هنوز به بزاق نرسیده است.
هنگامی که ویروس به مغز می رسد
در اواخر بیماری، بعد از رسیدن ویروس به مغز و تکثیر در آنجا برای ایجاد التهاب در مغز از مغز به سمت غدد بزاقی و بزاق حرکت می کند. همچنین در این زمان، پس از تکثیر ویروس در مغز، تقریباً همه حیوانات شروع به بروز اولین علائم بیماری هاری می کنند. بیشتر این علائم حتی برای یک ناظر بی تجربه نیز آشکار است، اما در مدت زمان کوتاهی، معمولاً در طی 3 تا 5 روز، ویروس آسیب کافی به مغز وارد کرده است و حیوان شروع به بروز علائم غیرقابل توصیف هاری می کند.
مطالعات گسترده در مورد سگ ها، گربه ها و موش خرما ها نشان می دهد که ویروس هاری می تواند چند روز قبل از آشکار شدن بیماری در بزاق حیوانات آلوده یافت شود. مطالعات گسترده ای در مورد گونه های وحشی انجام نشده است، اما مشخص است که گونه های وحشی قبل از شروع بروز علائم بیماری، ویروس هاری را در بزاق خود ایجاد می کنند.
دفع ویروس ممکن است متناوب باشد و مقدار نسبی ویروس دفع شده ممکن است با گذشت زمان قبل و بعد از شروع علائم بالینی بسیار متفاوت باشد. دلیل وجود تفاوت زیاد در زمان بین قرار گرفتن در معرض و شروع بیماری این است که عوامل بسیاری از جمله محل در معرض قرار گفته شده، نوع ویروس هاری و هرگونه مصونیت در حیوان یا شخص در معرض ابتلا بر روی این بیماری تاثیرگذار می شوند.
مراحل عملکرد ویروس بیماری هاری
- حیوان توسط حیوان وحشی گاز گرفته می شود.
- ویروس هاری از طریق بزاق آلوده وارد زخم می شود.
- ویروس هاری از طریق اعصاب به نخاع و مغز منتقل می شود.
- این روند تقریباً 3 تا 12 هفته طول می کشد. حیوان در این مدت هیچ نشانه ای از بیماری ندارد.
- هنگامی که ویروس به مغز رسید، به سرعت تکثیر می شود و به غدد بزاقی منتقل می شود.
- حیوان شروع به نشان دادن علائم بیماری می کند.
- حیوان آلوده معمولاً در طی 7 روز پس از بیمار شدن می میرد.
بیماری هاری خشمگین
افراد آلوده که دچار هاری خشمگین می شوند بیش فعال و تحریک پذیر هستند و ممکن است رفتار نامناسبی نشان دهند.

علائم دیگر عبارتند از:
بیماری هاری فلجی
این شکل از هاری بعد از مدت بیشتری بروز می کند، اما اثرات آن به همان اندازه شدید است. افراد آلوده به آرامی فلج می شوند، سرانجام به حالت اغما می روند و می میرند. طبق آمار سازمان بهداشت جهانی، 30 درصد موارد ابتلا به بیماری هاری از نوع فلجی است.

حیواناتی که می توانند بیماری هاری را پخش کنند
حیوانات وحشی و اهلی می توانند ویروس هاری را گسترش دهند.
حیوانات زیر منبع اصلی آلودگی هاری در انسان هستند:
- سگ
- خفاش
- موش خرما
- گربه
- گاو
- بز
- اسب
- خرگوش
- سگ آبی
- گرگ صحرایی
- روباه
- میمون
- راکون
- گندراسو
- مارموت سوت زن
علائم بیماری هاری
دوره نهفتگی برای هاری معمولاً 2-3 ماه است اما ممکن است از 1 هفته تا 1 سال متغیر باشد و بستگی به عواملی مانند محل ورود ویروس و بار ویروسی دارد. علائم اولیه هاری شامل تب با درد و احساس سوزن سوزن شدن غیرمعمول یا غیرقابل توضیح یا احساس سوزش (پاراستزی) در محل زخم است. با گسترش ویروس به سیستم عصبی مرکزی، التهاب پیشرونده و کشنده مغز و نخاع ایجاد می شود.
دو نوع بیماری وجود دارد:
هاری خشمگین
مبتلایان به هاری خشمگین، علائم بیش فعالی، رفتار تحریک آمیز، آبگریزی (ترس از آب) و گاهی اوقات ترس از هوای تازه را نشان می دهند. پس از چند روز و به دلیل ایست قلبی و تنفسی، مرگ رخ می دهد.
هاری پارالیتیک(فلجی)
هاری پارالیتیک (فلجی) حدود 20٪ از کل موارد انسانی را تشکیل می دهد. این شکل از هاری روند کندتر و طولانی تری را نسبت به هاری خشمگین طی می کند. ماهیچه ها به تدریج فلج می شوند و از محل گازگرفتگی یا خراش شروع می شوند. اغما به تدریج ایجاد می شود و سرانجام مرگ رخ می دهد. شکل فلج کننده هاری اغلب به اشتباه تشخیص داده می شود. اولین علائم بیماری هاری ممکن است بسیار شبیه به علائم آنفولانزا باشد و ممکن است روزها ادامه داشته باشد.
علائم و نشانه های بعدی ممکن است شامل موارد زیر باشد:
- تب
- سردرد
- حالت تهوع
- استفراغ
- تحریک
- اضطراب
- گیجی
- بیش فعالی
- مشکل در بلع
- بزاق بیش از حد
- ترس ناشی از تلاش برای نوشیدن مایعات به دلیل مشکل در بلع آب
- توهم
- بیخوابی
- فلج جزئی

بیشتر بخوانید: با مشکل در بلع غذا چه کنیم!
پیشگیری از بیماری هاری
دانستن خطر ابتلا به بیماری هاری و دانستن اینکه پس از تماس با حیوانات چه کاری انجام دهید می تواند جان انسان ها را نجات دهد. هر پستانداری می تواند دچار هاری شود، اما شایع ترین حیوانات در ایالات متحده آمریکا راکون ها، گندراسو ها، خفاش ها و روباه ها هستند، بنابراین بهترین راه برای جلوگیری از هاری در ایالات متحده، دوری از حیات وحش است.
به حیوانات وحشی، مخصوصا حیوانات زخمی، نزدیک نشوید. اگر حیوان زخمی پیدا کردید، آنرا لمس نکنید. برای کمک با متخصصان محلی تماس بگیرید. هنوز هم در بسیاری از کشورهای خارج از ایالات متحده، هاری در سگ ها رایج است، بنابراین قبل از سفر بین المللی خوب است بدانید که آیا هاری در سگ ها یا حیوانات وحشی مقصد شما وجود دارد یا خیر.
از آنجا که حیوانات اهلی می توانند از حیوانات وحشی هاری بگیرند و سپس آن را به انسان منتقل کنند، جلوگیری از بروز هاری در حیوانات اهلی نیز قدم مهمی در جلوگیری از بروز بیماری هاری انسان است. با مراقبت سریع پزشکی، بیماری هاری در انسان قابل رفع است. اگر گاز گرفته شده اید، خراشیده شده اید یا مطمئن نیستید، در صورت نیاز به بررسی با یک ارائه دهنده خدمات بهداشتی صحبت کنید.
جلوگیری از بروز هاری در سراسر جهان
اگرچه بیماری هاری سگ دیگر در آمریکا وجود ندارد، اما مهمترین منبع جهانی هاری در انسان، هاری کنترل نشده در سگ ها است. کودکان اغلب در معرض خطر هاری قرار دارند. آن ها به احتمال بیشتری توسط سگ ها گاز گرفته می شوند، همچنین احتمالاً از طریق گازگرفتگی های متعدد در مناطق پر خطر روی بدن در معرض بیماری قرار دارند. قرار گرفتن مداوم در معرض بیماری، جلوگیری از بروز هاری را دشوارتر می کند، مگر اینکه بلافاصله به مراقبت های پزشکی مناسب دسترسی داشته باشید.
این منبع اصلی هاری در انسان با اطمینان از واکسیناسیون و کنترل کافی حیوانات، آموزش افراد در معرض خطر و افزایش دسترسی افراد گزیده شده به مراقبت های پزشکی مناسب، از بین می رود. کمپین سالانه روز جهانی هاری، که برای اولین بار در سال 2007 ایجاد شد، محققان و افراد را برای تحقق این اهداف به وسیله آگاهی رسانی در حمایت از پیشگیری از بیماری هاری انسانی و کنترل هاری حیوانات در سراسر جهان، گرد هم آورد.
اگر در معرض هاری قرار بگیرم، چه مراقبت های پزشکی را دریافت خواهم کرد؟
پیشگیری پس از مواجهه (PEP) شامل یک دوز گلوبولین ایمنی هاری انسانی (HRIG) و واکسن هاری است که در روز قرار گرفتن در معرض هاری تزریق می شود و سپس یک دوز واکسن مجددا در روزهای 3 ، 7 و 14 داده می شود. برای افرادی که پیش از این هرگز علیه هاری واکسینه نشده بودند، پیشگیری پس از مواجهه (PEP) باید همیشه شامل تجویز HRIG و واکسن هاری باشد. صرف نظر از فاصله بین قرار گرفتن در معرض و شروع درمان، ترکیبی از HRIG و واکسن برای هر دو مورد در معرض گاز گرفتگی و یا غیر از آن، توصیه می شود.
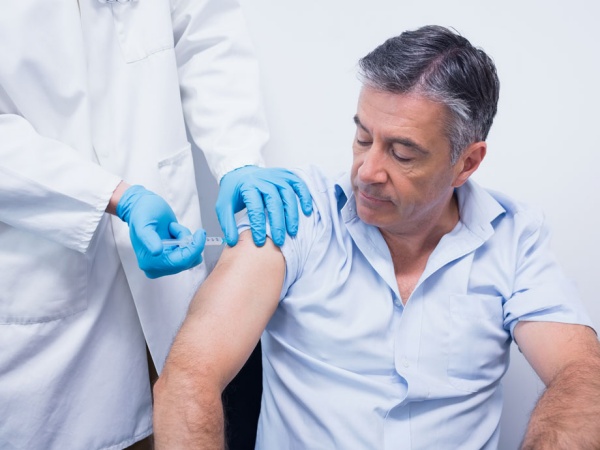
افرادی که قبلاً واکسینه شده اند و یا واکسن پیش از هاری را دریافت کرده اند، باید فقط واکسن را دریافت کنند. واکنش های جانبی واکسن هاری و گلوبولین ایمنی شایع نیست. امروزه واکسن های جدیدتر مورد استفاده، باعث ایجاد عوارض جانبی کمتری می شوند. واکنش های موضعی خفیفی، مانند درد، قرمزی، تورم یا خارش در محل تزریق در مورد واکسن هاری گزارش شده است. به ندرت علائمی مانند سردرد، تهوع، درد شکم، درد عضلات و سرگیجه نیز گزارش شده است.
درد موضعی و تب درجه پایین نیز ممکن است به دنبال تزریق گلوبولین ایمنی هاری اتفاق بیفتد. برای کسب بهترین نتیجه، واکسن باید در فواصل زمانی توصیه شده تزریق شود. اگر قادر به تزریق در فاصله زمانی توصیه شده نیستید، با پزشک خود صحبت کنید. پیشگیری از هاری یک مسئله جدی است و نباید در برنامه دوزها تغییری ایجاد شود.
برنامه های کمک به بیماران که داروهایی را برای بیماران غیر بیمه شده یا تحت پوشش بیمه فراهم می کند، برای واکسن هاری و گلوبولین ایمنی در دسترس است. افراد نمی توانند هاری را به افراد دیگر منتقل کنند، مگر اینکه خود بیمار مبتلا به هاری باشد. PEP شما را از ابتلا به هاری محافظت می کند، بنابراین نمی توانید افراد دیگر را در معرض هاری قرار دهید، پس می توانید به انجام فعالیت های عادی خود ادامه دهید.
افرادی که در محیط های آزمایشگاهی با هاری کار می کنند و مأموران کنترل حیوانات و حیوانات وحشی، معدود افرادی هستند که باید واکسیناسیون های پیش از هاری را دریافت کنند. اگر در حال مسافرت به کشوری هستید که هاری در آن شایع است، در مورد دریافت واکسیناسیون پیشگیری در برابر هاری با پزشک خود مشورت کنید.
واکسیناسیون پیش از مواجهه با بیماری هاری
در موارد زیر واکسیناسیون پیش از مواجهه را انجام دهید:
– فعالیت برنامه ریزی شده، شما را با حیوانات وحشی یا خانگی ارتباط می دهد، به عنوان مثال اگر زیست شناس، دامپزشک یا متخصص کشاورزی ای هستید که با حیوانات کار می کنید.
– از مناطق دورافتاده ای بازدید خواهید کرد که مراقبت های پزشکی در آن ها دشوار است یا ممکن است به تأخیر بیفتد، برای مثال، پیاده روی در دهکده هایی که سگ های ولگرد در آن ها وجود دارند.
– در مناطقی که هاری سگ شایع است، بیش از 1 ماه اقامت دارید. هر چه اقامت شما طولانی تر باشد، احتمال مواجهه با حیوان بیشتر می شود.
اگرچه واکسیناسیون پیشگیری، نیاز به درمان اضافی بعد از قرار گرفتن در معرض هاری را برطرف نمی کند، اما با از بین بردن نیاز به گلوبولین ایمنی هاری و کاهش تعداد دوزهای واکسن مورد نیاز، مدیریت را ساده می کند. این واکسن برای افراد در معرض خطر بیماری هاری در مناطقی که ممکن است محصولات ایمن سازی در دسترس نباشند.
یا در جاهایی که ممکن است واکسناسیون با کیفیت کمتری انجام شود که فرد را در معرض خطر بیشتر بروز عوارض جانبی قرار می دهد، از اهمیت ویژه ای برخوردار است. واکسن پیشگیری، از افرادی که درمان پس از مواجهه را با تاخیر دریافت می کنند یا افرادی که ناخواسته به هاری مبتلا می شوند، محافظت می کند.
تشخیص بیماری هاری در حیوانات
تشخیص بیماری هاری پس از تشخیص ویروس هاری، ممکن است از هر قسمت از مغز فرد مبتلا انجام شود، اما برای رد این بیماری، آزمایش باید حداقل از بافت دو مکان در مغز(ترجیحاً ساقه مغز و مخچه) انجام شود. آزمایش، مستلزم آن است که حیوان اتانیزه شود. خود این آزمایش حدود 2 ساعت طول می کشد، اما زمانی طول می کشد تا نمونه های مغز از حیوانی که مظنون به هاری است خارج شود و این نمونه ها برای تشخیص به آزمایشگاه بهداشت عمومی یا دامپزشکی کشور فرستاده شود.

در ایالات متحده، نتایج آزمایش هاری به طور معمول در طی 24 تا 72 ساعت پس از جمع آوری و اتانیزه شدن حیوان در دسترس است. از آنجا که انجام آزمایش هاری در مورد حیوانات مشکوک، یک فوریت پزشکی است، اما اورژانسی نیست، انجام آزمایش و یا تزریق واکسن به افراد در معرض خطر، در اولویت قرار دارد. تقریباً 120000 حیوان در سال برای بیماری هاری آزمایش می شوند و تقریباً 6٪ آن ها هار هستند. نسبت حیوانات مثبت تا حد زیادی به گونه های حیوانات بستگی دارد و <1٪ در حیوانات اهلی و > 10٪ در گونه های وحشی بستگی دارد.
بر اساس مطالعات معمول نظارت بر بهداشت عمومی و پاتوژنز، لازم نیست همه حیواناتی را که گاز می گیرند و یا به طور بالقوه فرد را در معرض هاری قرار می دهند، مورد اتانیزه شدن و آزمایش قرار دهند. برای حیواناتی مانند سگ، گربه و موش خرما که احتمال ابتلا به بیماری هاری در آن ها کمتر است، دوره های مشاهده (10 روزه) ممکن است مناسب باشد تا خطر قرار گرفتن در معرض هاری انسانی را رد کند. پس از قرار گرفتن در معرض خطر، مشاوره با یک مقام بهداشت محلی می تواند به تعیین بهترین مسیر عملی برای درمان کمک کند.
تشخیص بیماری هاری در انسان
آزمایش های متعددی برای تشخیص هورمون هاری (قبل از مرگ) در انسان لازم است. هیچ آزمون واحدی کافی نیست. آزمایشاتی بر روی نمونه های بزاق، سرم، مایع نخاعی و بیوپسی های پوستی از فولیکول های مو در پشت گردن انجام می شود. بزاق را می توان با جداسازی ویروس یا بازکشت معکوس و به دنبال آن واکنش زنجیره ای پلیمراز (RT-PCR) آزمایش کرد. سرم و مایع نخاعی برای آنتی بادی های ویروس هاری آزمایش می شوند. نمونه های بیوپسی پوست برای آنتی ژن هاری در اعصاب جلدی در پایه فولیکول های مو مورد بررسی قرار می گیرند.
بیشتر بخوانید: بیوپسی پوست چگونه انجام می شود؟
هاری در سراسر جهان
هر ساله، هاری تقریباً منجر به مرگ 59000 نفر در سراسر جهان می شود. علیرغم شواهدی مبنی بر اینکه کنترل هاری سگ از طریق برنامه های واکسیناسیون حیوانات و از بین بردن سگ های ولگرد می تواند میزان ابتلا به بیماری هاری انسان را کاهش دهد، هاری سگ در بسیاری از کشورها رایج است و قرار گرفتن در معرض سگ های هار هنوز هم علت بیش از 90٪ ابتلای انسان به هاری و 99٪ مرگ و میر ناشی از هاری انسان در سراسر جهان است.
از آنجا که بیش از 100 سال است که واکسن ها برای جلوگیری از هاری انسان وجود دارد، بیشتر مرگ و میرهای ناشی از هاری در کشورهایی با منابع بهداشت عمومی ناکافی و دسترسی محدود به درمان های پیشگیرانه رخ می دهد. این کشورها همچنین امکانات تشخیصی کمی دارند و تقریباً نظارت بر هاری در آن ها وجود ندارد.
با این وجود، تخمین بار جهانی هاری با استفاده از داده های مربوط به مرگ و میر انسانی دشوار است. هاری به معنای طبیعی یک بیماری انسان نیست و در حقیقت یک بیماری است که در حیوانات وحشی و خانگی یافت می شود و می تواند به انسان منتقل شود. بنابراین، یک پیش بینی دقیق تر از تأثیر هاری باید شامل تخمین تأثیر جمعیت حیوانات – بخصوص حیوانات اهلی – و هزینه های مربوط به جلوگیری از انتقال هاری از حیوانات به انسان باشد.
پیاده سازی هزینه برنامه های واکسیناسیون حیوانات برای از بین بردن بیماری در سگ های ولگرد، اغلب به صورت کامل در بسیاری از کشورهای در حال توسعه ممنوع می باشد. در مرفه ترین کشورها هم، هزینه برنامه کنترل مهار هاری سگ، هدر دادن منابع بهداشت عمومی است. به عنوان مثال، هزینه سالانه تخمین زده شده برای پیشگیری از بیماری هاری در ایالات متحده بالغ بر 300 میلیون دلار است که بیشتر آن ها برای واکسیناسیون سگ صرف می شود.

دانشمندان نشان داده اند كه به محض واكسن 70٪ سگ ها، هاری در یك منطقه با موفقیت قابل كنترل است و می توان از مرگ و میر انسان جلوگیری كرد. با این حال، حتی پس از رسیدن به سطح کافی از واکسیناسیون سگ، اقدامات کنترل هاری باید ثابت و و پرقدرت باقی بماند. گردش مالی سالانه تقریباً 25٪ در جمعیت سگ ها نیاز به احیای میلیون ها حیوان در هر سال دارد و بازگشت هاری از طریق حمل و نقل حیوانات آلوده از خارج از یک منطقه کنترل شده همیشه امکان پذیر است و ممکن است برنامه ها را تحت تاثیر قرار دهد.
6 نکته ای که باید درباره بیماری هاری در انسان بدانید
کلمه هاری اغلب تصویر یک سگ مهاجم با دهان کف کرده را به ذهن متبادر نمی کند. و در حالی که ما آگاه هستیم که این بیماری بیشتر می تواند حیوانات را تحت تأثیر قرار دهد، اما انسان نیز ممکن است به هاری مبتلا شود. Healthline.com می گوید: “بیماری هاری از طریق گازگرفتگی و چنگ زدن حیوانات آلوده، به انسان منتقل می شود. درمان بیماری هاری، در صورت تشخیص زودرس، امکان پذیر است، در غیر این صورت می تواند کشنده باشد.” در اینجا شش نکته وجود دارد که باید در مورد هاری در انسان و علائم آن بدانید.
1-شروع اولیه
حتی اگر شما توسط حیوان وحشی گاز گرفته یا خراشیده شده باشید، گفتن اینکه آیا به ویروس مبتلا شده اید یا خیر، سخت است. به این دلیل است که دوره نهفتگی ای وجود دارد که می تواند بین 30-60 روز قبل از شروع علائم وجود داشته باشد، اگرچه در بعضی موارد ممکن است دوره نهفتگی از کمتر از 10 روز تا چند سال باشد.
هنگامی که علائم ظاهر می شوند، تحت عنوان دوره شروع اولیه شناخته می شود و احتمالاً فرد مبتلا شبیه افراد مبتلا به آنفولانزا، علائمی از جمله تب، ضعف یا سردرد را از خود نشان می دهد. با توجه به گفته مراکز کنترل و پیشگیری از بیماری ها، این امکان وجود دارد که فرد احساس ناراحتی یا احساس خارش را در محل گازگرفتگی تجربه کند. در دوره شروع اولیه که به طور معمول از 10 تا 12 روز به طول می انجامد، ممکن است بیماری درمان شود.
2-هاری خشمگین
با پیشرفت بیماری و به خطر افتادن سیستم عصبی مرکزی بدن، دو نوع مختلف هاری وجود دارد که می توانند بروز کنند. نوع اول هاری خشمگین نامیده می شود. Healthline.com ادعا می کند که این افراد بیش فعال و تحریک آمیز بوده و ممکن است رفتار نامنظمی را از خود نشان دهند. این رفتارها ممکن است شامل: بی خوابی، اضطراب، سردرگمی، آشفتگی، توهم، توهم بیش از حد، بزاق بیش از حد، مشکلات بلع و ترس از آب باشد. متأسفانه، به محض بروز این علائم بالینی هاری، بیماری تقریباً همیشه کشنده است.
3-هاری پارالیتیک
نوع دوم هاری که می تواند ایجاد شود، هاری فلجی نامیده می شود. طبق آمار سازمان بهداشت جهانی، این نوع، تقریباً 30 درصد موارد در انسان را شامل می شود. اگرچه این نوع، نادرتر است، اما علائم بیماری هاری فلجی از علائم هاری خشمگین خفیف کمتر نیست. در هاری فلجی، ماهیچه ها به تدریج فلج می شوند و علائم از محل گزیدگی یا خراش شروع می شوند. هاری به آرامی ایجاد می شود و سرانجام مرگ رخ می دهد. این نوع از بیماری هاری اغلب تشخیص داده و درمان می شود.
4-نحوه انتقال
تقریباً در همه موارد، انسان پس از گاز گرفته شدن توسط حیوان آلوده دچار هاری می شود. در موارد نادر، هنگامی که بزاق آلوده وارد یک زخم باز یا غشاهای مخاطی، مانند دهان یا چشم شود، هاری ممکن است گسترش یابد. سگ ها انتقال دهنده اصلی بیماری هستند و بیش از 99 درصد از موارد انسانی را تشکیل می دهند، اما آن ها تنها حیواناتی نیستند که می توانند آلوده شوند. حیوانات دیگری که احتمالاً ویروس را منتقل می کنند شامل گربه ها، گاوها، اسب ها، خفاش ها، روباه ها، میمون ها، راکون ها و گندراسوها هستند.

5-درمان بیماری هاری
همانطور که قبلاً ذکر شد، درمان به موقع در درمان و از بین بردن ویروس موثر است. اگر توسط حیوانی گاز گرفته شده اید که معتقد هستید که مبتلا به هاری است، اولین قدم شستن زخم با آب و صابون است. این کار، احتمال بروز علائم را کاهش می دهد. مرحله بعدی، تزریق ایمونوگلوبین به همراه یک سری از واکسن هاری است که طبق یک برنامه دقیق انجام می شود. ایمونوگلوبین، محافظت فوری در برابر ویروس و تا زمانی که واکسن شروع به کار کند، است. و واکسن به سیستم ایمنی فرد کمک می کند تا پادتن هایی علیه ویروس بالقوه کشنده تولید کند.
6-عوامل خطر درمان بیماری هاری
عوامل خاصی وجود دارد که می تواند احتمال ابتلا به بیماری هاری را افزایش دهد. این موارد شامل زندگی در طبیعت یا مسافرت به کشورهای در حال توسعه که این بیماری در آن ها شایع تر است (به خصوص آفریقا و جنوب شرقی آسیا) یا فعالیت های مکرر در فضای باز مانند کمپینگ یا پیاده روی در جایی که احتمال تماس بیشتر با حیوانات وجود دارد، می باشد.
همچنین، اقامت در منطقه ای که در آن، جمعیت زیادی از خفاش ها وجود دارد یا کاوش در غارهایی که در آن زندگی می کنند می تواند بسیار خطرناک باشد، زیرا Healthline.com توضیح می دهد که در حالی که سگ ها مسئول اکثر بیماری های هاری در سراسر جهان هستند، اما خفاش ها علت بیشتر مرگ و میر های مرتبط با هاری در قاره آمریکا هستند.
درمان بیماری هاری
پس از ایجاد عفونت هاری، هیچ درمانی مؤثر نیست. گرچه تعداد کمی از افراد از هاری جان سالم به در برده اند، اما این بیماری معمولاً باعث مرگ می شود. به همین دلیل، اگر فکر می کنید که در معرض هاری قرار گرفته اید، باید سریعا واکسن هایی به شما تزریق شود تا جلوی این عفونت را بگیرید.
درمان افرادی که توسط حیوانات مبتلا به هاری گاز گرفته می شوند
اگر توسط حیوانی که به هاری مبتلا شده است، گاز گرفته شدید، برای جلوگیری از انتقال ویروس هاری به خود، واکسن هایی به شما تزریق می شود. اگر حیوانی که شما را گاز گرفته است را پیدا نکردید، فرض را بر این بگذارید که مبتلا به هاری بوده است. اما انتقال ویروس به چندین عامل، از جمله نوع حیوان و محل گازگرفتگی بستگی دارد.
دوزهای هاری شامل موارد زیر است:
دوز واکنش سریع (گلوبولین ایمنی هاری) برای جلوگیری از انتقال ویروس
بخشی از این تزریق در نزدیکی ناحیه ای که حیوان گاز گرفته است و در اسرع وقت و پس از گازگرفتگی انجام می شود.
واکسیناسیون
یک سری از واکسیناسیون هاری به شما کمک می کند تا بدن شما به شناسایی و مبارزه با ویروس هاری بپردازد. واکسیناسیون هاری به صورت تزریقی در بازوی شما انجام می شود. در بیش از 14 روز، چهار تزریق دریافت می کنید.

تعیین اینکه آیا حیوانی که شما را گاز گرفته است، هاری دارد یا خیر
در برخی موارد، می توان قبل از شروع سری واکسن های هاری، مشخص کرد که آیا حیوانی که شما را گاز گرفته است هاری دارد یا خیر. به این ترتیب، اگر مشخص شود که حیوان سالم است، به تزریق نیاز ندارید. روش های تعیین اینکه حیوان دارای بیماری هاری است یا خیر، با توجه به شرایط متفاوت است.
برای مثال حیوانات اهلی و حیوانات مزرعه. گربه ها، سگ ها و موش خرماهایی که گاز می گیرند را به مدت 10 روز زیر نظر بگیرید تا ببینند که علائم و نشانه های بیماری هاری را نشان می دهند یا خیر. اگر حيواني را که زیر نظر گرفته اید در طول این مدت دچار هاری نشد، نیاز به تزریق ندارید. سایر حیوانات اهلی و حیوانات مزرعه به صورت موردی زیر نظر گرفته می شوند. برای تعیین اینکه آیا شما باید واکسن هاری را تزریق کنید یا خیر، با پزشک خود و مقامات بهداشت عمومی محلی صحبت کنید.
حیوانات وحشی که می توانند شکار شوند. حیوانات وحشی ای که می توان آن ها را پیدا و اسیر کرد، مانند خفاشی که به خانه شما آمده است، کشته و آزمایش می شود. آزمایشات روی مغز حیوان ممکن است ویروس هاری را نشان دهد. اگر حیوان مبتلا به هاری نباشد، به واکسن نیازی ندارید.
حیواناتی که یافت نمی شوند. اگر حیوان مورد نظر را پیدا نکردید، با پزشک و بخش بهداشت محلی در مورد وضعیت خود صحبت کنید. در موارد خاص، ممکن است با اطمینان خاطر فرض کنیم که حیوان مبتلا به هاری بوده و واکسن هاری نیاز است. در موارد دیگر، که ابتلای حیوان به هاری بعید است، نیاز به واکسن نیست.
بیشتر بخوانید: امراضی که از حیوانات خانگی خود می گیرید
آماده شدن برای قرار ملاقات
اگر حیوانی شما گاز گرفت، برای درمان زخم به بخش مراقبت های پزشکی مراجعه کنید. همچنین در مورد شرایط آسیب دیدگی خود به پزشک بگویید.
پزشک این سوالات را می پرسد:
- چه حیوانی شما را گاز گرفته است؟
- آیا این حیوان وحشی یا خانگی بوده است؟
- اگر حیوان خانگی بود، می دانید صاحب حیوان کیست؟
- آیا می توانید رفتار حیوان را قبل از آنکه شما را گاز بگیرد، توصیف کنید؟ آیا حیوان تحریک شده بود؟
- .آیا بعد از اینکه حیوان شما را گاز گرفت، توانستید حیوان را بگیرید یا بکشید؟
تا زمان انجام درمان چه کارهایی انجام دهید
زخم خود را به آرامی و با صابون و مقادیر زیاد آب بشویید. این کار ممکن است به از بین بردن ویروس کمک کند. اگر می توانید، حیوانی که شما را گاز گرفته است، به دام بیندازید. حیوان را با ضربات متعدد یا شلیک به سر نکشید، زیرا صدمات ناشی از آن ممكن است انجام آزمایشات آزمایشگاهی را برای تعیین اینكه حیوان مبتلا به هاری بوده است یا خیر، دشوار کند. به پزشک خود بگویید که حیوانی که شما را گاز گرفته است را گرفته اید یا خیر. ممکن است پزشک شما برای تعیین اقدامات لازم، با بخش بهداشت محلی تماس بگیرید.














