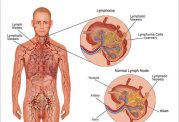
لنفوم هوچکین، که تحت عنوان عارضه ی هوچکین نیز شناخته می شود، نوعی سرطان است که لنفوسیت ها را درگیر می کند. لنفوسیت ها سلول های موجود در سیستم لنفاوی، شبکه ای از عروق، گره ها و اندام هایی هستند که مواد اضافی و سموم بدن را دفع می کنند و به مبارزه با عفونت می پردازند. طحال، تیموس، لوزه ها و مغز استخوان بخشی از سیستم لنفاوی را تشکیل می دهند، همچنین حدود 650 غده لنفاوی در سرتاسر بدن پراکنده شده است. در این مقاله از بخش بیماری های دکترسلام درباره لنفوم هوچکین صحبت خواهیم کرد.

انواع لنفوسیت ها
لنفوسیت ها به دو دسته ی اصلی تقسیم می شوند، که به دسته ی اول سلول های T و به دسته ی دوم سلول های B گفته می شود. درواقع این لنفوسیت ها گلبول های سفید ساخته شده در مغز استخوان هستند. سلول های B برای بالغ شدن در مغز استخوان باقی می مانند، در حالی که سلول های T در تیموس بالغ می شوند. تیموس در واقع اندام کوچکی است که بین ریه ها قرار دارد.
دو نوع اصلی سلول های T عبارتند از:
- سلول های T قاتل یا کشنده، آن ها سلول های آلوده یا آسیب دیده را نابود می كنند
- سلول های کمکی T، آن ها سلول های B را تحریک می کنند تا آنتی بادی هایی را ایجاد کنند که به عفونت ها و ویروس ها حمله کنند
سلول های B نسبت به سلول های T، دارای احتمال بیشتری جهت جهش یافتن و ایجاد مایع سرطانی مانند لنفوم هوچکین ، لنفوم غیر هاجکین یا لوسمی می شوند. تفاوت اصلی بین لنفوم هوچکین و لنفوم غیر هوچکین وجود یا عدم وجود سلول های بزرگ B به نام سلول های رید-استرنبرگ است. این سلول ها معمولاً در طی بیوپسی تشخیص داده می شوند و نشانگر وجود لنفوم هوچکین هستند. لنفوم هوچکین یک بیماری نادر محسوب می شود.
انجمن سرطان آمریکا تخمین می زند که 8،480 مورد جدید از این بیماری در سال 2020 در ایالات متحده تشخیص داده خواهد شد که 4690 نفر در مردان و 3،790 مورد در زنان رخ خواهد داد. در بین لنفوم ها، لنفوم هوچکین بسیار کمتر از لنفوم غیر هوچکین است که هفتمین نوع شایع سرطان در ایالات متحده است. اگرچه لنفوم هوچکین در هر سنی ممکن است رخ دهد، اما بیشترین در سنین بین 55 تا 84 سال مشاهده می شود.
عوامل ایجاد خطر لنفوم هوچکین
اگرچه علت دقیق لنفوم هوچکین ممکن است مشخص نباشد، اما عوامل مختلفی باعث افزایش خطر ابتلا به این بیماری می شوند. لنفوم هوچکین در لنفوسیت ها، که نوعی گلبول سفید هستند ایجاد می شود.
از این عوامل می توان به موارد زیر اشاره کرد:
عوامل کلی
- جنسیت: مردان نسبت به زنان شانس کمی بیشتری در ابتلا به این بیماری دارند.
- سن: بزرگسالان در سنین 20 و 30 سالگی و افراد بالای 55 سال در معرض خطر بیشتری برای ابتلا به لنفوم هوچکین هستند.
عوامل جسمی
- ویروس اپشتین بار (EBV): که به عنوان ایجاد کننده “مونونوکلوئوز” در بزرگسالان شناخته شده است، EBV ممکن است همراه با برخی سرطان ها از جمله لنفوم رخ بدهد.
- سیستم ایمنی به خطر افتاده: داشتن سیستم ایمنی بدن به خطر افتاده و ضعیف بخاطر HIV / AIDS یا سایر داروهای سرکوب کننده سیستم ایمنی که فرد برای جلوگیری از رد پیوند عضو مصرف می کند، ممکن است خطر ابتلا به لنفوم هوچکین را افزایش دهد.
عوامل ژنتیکی
پیشینه ی خانوادگی: داشتن والدین یا خواهر و برادری که به این بیماری مبتلا هستند یا بوده اند ممکن است خطر مبتلا شدن شما به این عارضه را افزایش دهد. با این حال، انجمن سرطان آمریکا اعلام کرده است که تنها 5 درصد از موارد مبتلا شده دارای پیشینه ی خانوادگی هستند.
سبک زندگی
جغرافیا یا محل زندگی: لنفوم هوچکین بیشتر در آمریکای شمالی و اروپای شمالی شایع است.
وضعیت اجتماعی- اقتصادی: لنفوم هوچکین در افرادی که پیشینه ی اجتماعی-اقتصادی آن ها در سطح بالایی قرار دارد شایع تر است.
علائم لنفوم هوچکین
علائم لنفوم هوچکین به طور معمول خاص نیست و بسیاری از ویژگی های آن را با سایر بیماری ها مانند سرماخوردگی، آنفولانزا، سایر انواع عفونت تنفسی و سرطان های خون مشترک است. در مراحل اولیه لنفوم هوچکین ممکن است علامتی نداشته باشد. در صورت بروز علائم، یک علامت اولیه متداول لنفوم هوچکین یک یا چند غده لنفاوی، معمولاً در گردن متورم می شود.
برخی از علائم شایع لنفوم هوچکین که به عنوان علائم دسته ی B شناخته می شوند عبارتند از:
- تب
- تعریق شبانه
- کاهش وزن چشمگیر و غیر قابل توضیح
سایر علائم شایع لنفوم هوچکین عبارتند از:
- خستگی
- سرفه مداوم
- تنگی نفس
- از دست دادن اشتها
- نفخ شکم
- جوش یا خارش
انواع لنفوم هوچکین
دو نوع لنفوم هوچکین وجود دارد. حدود 95 درصد از کل موارد لنفوم هوچکین کلاسیک است. این شکل از بیماری به چهار زیر گروه تقسیم می شود:
اسکلروز گره ای یا ندولار
این رایج ترین نوع زیر گروه لنفوم هوچکین کلاسیک است. این بیماری اغلب در کودکان و بزرگسالان به ویژه خانم های جوان رخ می دهد و بیشتر در قفسه سینه و یا گردن مشاهده می شود. این نوع عارضه ممکن است باعث ایجاد جای زخم های الیافی یا فیبری در غدد لنفاوی شود.
سلولزی مختلط
این مورد حدود 25 درصد از کل موارد لنفوم هوچکین کلاسیک را شامل می شود و در بزرگسالان و افراد مسن بیشتر شایع است. این لنفوم اغلب در شکم مشاهده می شود.
غنی از لنفوسیت ها
این نوع لنفوم هوچکین 5 درصد از کل موارد کلاسیک را تشکیل می دهد و بیشتر در مردان تشخیص داده می شود.
تخلیه لنفوسیت ها
این بیماری بسیار نادر کمتر از 1 درصد کل لنفوم هوچکین را شامل می شود و بیشتر در بزرگسالانو افراد مسن یا افراد مبتلا به HIV تشخیص داده می شود.
یک نوع از لنفوم هوچکین که چندان شایع نیست، لنفوم غالب لنفوسیت های گره ای (NLPHL) است که حدود 5 درصد از بیماران لنفوم هوچکین را درگیر می کند. NLPHL با وجود سلول های به اصطلاح پاپ کورنی، نسخه های کوچک سلول های رید-استرنبرگ که شبیه پاپ کورن هستند، تشخیص داده می شود. NLPHL اغلب در افراد میانسال تشخیص داده می شود.
مراحل لنفوم هوچکین
لنفوم هوچکین توسط مراحل و دسته ها تشخیص داده می شود. مراحل آن به چهار دسته ی اول، دوم،سوم، و چهارم تقسیم می شود. همچنین با توجه به میزان گسترش این بیماری از ناحیه یک غدد لنفاوی به بقیه بدن درجه ها طبقه بندی می شوند که شامل: A ، B، E، S و X هستند.
تشخیص دقیق مرحله و دسته لنفوم هوچکین عامل مهمی در ارزیابی گزینه های درمانی است. پزشکان از انواع تست های تشخیصی برای ارزیابی لنفوم هوچکین و تهیه یک برنامه درمانی اختصاصی متناسب با نیازهای هر بیمار استفاده می کنند.
مراحل لنفوم هوچکین عبارتند از:
- مرحله اول: سرطان فقط در یک منطقه یا عضو غدد لنفاوی تأثیر داشته است.
- مرحله دوم: دو یا چند غده لنفاوی مبتلا می شوند. سرطان در بالای دیافراگم یا زیر آن اتفاق می افتد.
- مرحله سوم: سرطان ممکن است غدد لنفاوی در دو طرف دیافراگم را تحت تأثیر قرار دهد.
- مرحله چهارم: سلول های سرطانی فراتر از سیستم لنفاوی به بافت ها و اندام های دیگر مانند کبد، ریه ها یا استخوان ها منتقل شده اند.

دسته بندی درجه ها
علاوه بر مراحل، از این حروف برای نشان دادن وجود یا عدم وجود علائم خاص و یا میزان گسترش سرطان در خارج از غدد لنفاوی استفاده می شود:
- A نشان می دهد هیچ علائمی ایجاد نشده است.
- B هنگام بروز هر یک از علائم زیر استفاده می شود: کاهش وزن غیر قابل توضیح، تعریق شبانه یا تب.
- X در مواردی که بیماری “جدی و خطرناک” به حساب می آید، یا ایجاد تومورهای بزرگ با اندازه بیش از 10 سانتی متر درناحیه قفسه سینه، استفاده می شود.
- E نشان دهنده سرطان خارج از رحم است که در ورای غدد لنفاوی به سایر بافت ها یا اندام ها گسترش یافته است.
- S هنگامی استفاده می شود که سرطان به طحال گسترش یابد. تقریباً 30 درصد از بیماران لنفوم هوچکین این مرحله را تجربه می کنند.
تشخیص لنفوم هوچکین
آزمایشات آزمایشگاهی
ممکن است از آزمایش خون برای رد عفونت یا بیماری دیگر استفاده شود، هدف از این کار این است که مشخص شود که لنفوم هوچکین شیوع یافته است یا خیر.
بیوپسی
بیوپسی یک آزمایش تشخیصی رایج برای لنفوم هوچکین است. آسیب شناسان سلول ها را از نمونه بیوپسی می گیرند و آن ها را در زیر میکروسکوپ بررسی می کنند تا به دنبال وجود لنفوسیت های غیر طبیعی به نام سلول رید استرنبرگ باشند. این سلول های متمایز از لنفوسیت های معمولی بزرگتر بوده و هسته ای بزرگ و کم رنگ دارند. ما ممکن است از این بیوپسی ها برای تعیین میزان رشد تومور و ارزیابی اینکه آیا بیماری شیوع دارد نیز استفاده شود:
- بیوپسی مغز استخوان نمونه ای از مغز استخوان را از بین می برد.
- بیوپسی گره لنفاوی تمام یا بخشی از غدد لنفاوی را از بین می برد.
فلوسایتومتری
یک آزمایش فلوسیاتومتری برای لنفوم هوچکین ممکن است بینشی در مورد اینکه آیا سلول های توموری دارای یک مقدار طبیعی یا غیر طبیعی DNA هستند، و سرعت نسبی که تومور در آن رشد می کند، را فراهم کند.
تصویربرداری
از آزمایشات تصویربرداری زیر برای کمک به تشخیص لنفوم هوچکین استفاده می شود:
- سی تی اسکن
- اسکن PET / CT
- تست عملکرد ریوی (در بعضی موارد)

درمان لنفوم هوچکین
لنفوم هوچکین را با پرتونگاری، جراحی، شیمی درمانی و ایمونوتراپی درمان می کنند. این که کدام روش درمانی ممکن است برای شما مناسب باشد بستگی به مرحله و میزان بیماری شما و عوامل دیگر دارد.
شیمی درمانی
شیمی درمانی لنفوم هوچکین اغلب شامل مصرف چندین دارو در یک رژیم است. بسته به رژیم، دراروی شیمی درمانی لنفوم هوچکین ممکن است به صورت قرص، به صورت تزریق یا داخل وریدی انجام شود. ممکن است شیمی درمانی به تنهایی یا همراه با پرتودرمانی و یا پیوند سلول های بنیادی صورت گیرد.
از آنجا که هر دارو سلول های توموری را به روشی از بین می برد ترکیبی از داروها ممکن است سلول ها را در برابر درمان آسیب پذیرتر کند. در عین جال که شیمی درمانی سلول های سرطانی را که به سرعت تقسیم می شوند از بین می برد، ممکن است سلول های عادی مانند موها، دهان، دستگاه گوارش و مغز استخوان را نیز تحت تأثیر قرار دهد.
بعضی اوقات، شیمی درمانی به طور موقت شمارش خون شما را کاهش می دهد و باعث موارد زیر می شود:
- افزایش خطر عفونت (از نظر نوتروپنی، یا تعداد گلبول های سفید خون پایین)
- خستگی (ناشی از کم خونی، یا کمبود تعداد گلبول های قرمز خون پایین)
- کبودی و خونریزی آسان (تعداد پلاکت کم)
سایر عوارض شیمی درمانی برای لنفوم هوچکین ممکن است شامل تهوع و استفراغ، اسهال، ریزش مو، زخم دهان، مشکلات باروری، تنگی نفس و آسیب قلبی باشد. در طول درمان لنفوم هوچکین ، پزشک شما ممکن است ترکیبی از خدمات مراقبت حمایتی را برای جلوگیری یا مدیریت عوارض جانبی مرتبط با شیمی درمانی توصیه کند. پزشک شما ممکن است قبل از شروع درمان داروهای خاصی را جهت مقابله با حالت تهوع یا جلوگیری از عفونت، تجویز کند.
پیوند سلول های بنیادی
این روش ممکن است گزینه ای برای بیماران مبتلا به لنفوم هوچکین باشد که بیماریشان عود کرده است و یا به درمان اولیه جواب نمی دهد. قبل از پیوند سلول های بنیادی برای لنفوم هوچکین ، شما یک رژیم مناسب را دریافت خواهید کرد، که شامل درمان های فشرده مانند شیمی درمانی با دوز بالا برای تخریب هرچه بیشتر سلول های سرطانی است. سپس سلول های بنیادی را به صورت داخل وریدی (مشابه انتقال خون) دریافت خواهید کرد. این عمل حدود یک ساعت طول می کشد.
سلول های بنیادی پس از ورود به جریان خون به مغز استخوان می روند به این فرآیند پیوند سلول های بنیادی گفته می شود، پس از آن سلول های جدید خون سالم را تولید می کنند. بعضی اوقات، مقادیر زیاد شیمی درمانی یا پرتودرمانی که قبل از پیوند سلول های بنیادی دریافت می کنید، عوارض جانبی مانند عفونت را ایجاد می کند.
پیوند سلول بنیادی آلوژنیک خطر ابتلا به بیماری GVHDرا ایجاد می کند. GVHD در واقع عارضه ای است که طی آن سلول های اهدا شده به بافت های بیمار حمله می کنند. پزشک شما ممکن است داروهای خاصی برای کاهش خطر عفونت یا GVHD تجویز کند. بهبودی از پیوند سلول های بنیادی می تواند چندین ماه طول بکشد.
پرتو درمانی
پرتودرمانی ممکن است برای از بین بردن سلول های لنفوم، جلوگیری از انتشار سلول ها و یا تسکین درد یا ناراحتی ناشی از طحال بزرگ یا غدد لنفاوی متورم استفاده شود. برای بیماران لنفوم هوچکین ، روش های درمانی پرتودرمانی معمولاً در غدد لنفاوی گردن، قفسه سینه، زیر بغل، شکم، طحال، لگن وکشاله ران انجام می شود. پزشک شما ممکن است پرتودرمانی را با سایر درمان های لنفوم هوچکین ، مانند شیمی درمانی، ترکیب کند تا از رشد سلول های سرطانی جدید جلوگیری کند.
پرتودرمانی برای معالجه ی لنفوم هوچکین ممکن است عوارض جانبی خاصی را ایجاد کند. پرتو درمانی ممکن است تعداد گلبول های سفید خون را کاهش دهد، که خطر عفونت را افزایش می دهد. از دیگر عوارض جانبی احتمالی آن می توان به خستگی، حالت تهوع، خشکی دهان، واکنش های پوستی و مشکلات باروری اشاره کرد. همچنین شما می توانید به خدمات مراقبت های حمایتی مانند تغذیه درمانی، پشتیبانی طبیعی، مدیریت درد، توانبخشی انکولوژی دسترسی پیدا کنید. این روش های درمانی به شما کمک می کنند تا شما زودتر بهبود یابید.
ایمونوتراپی
داروها و درمان های سیستم ایمنی برای کمک به تحریک سیستم ایمنی یا کمک به سلول های ایمنی بدن در شناسایی و حمله بهتر سلول های سرطانی طراحی شده اند. داروهای مهار کننده با مسدود کردن سیگنال هایی که سلول های سرطانی برای مخفی کردن سیستم ایمنی بدن استفاده می کنند، کار می کنند.
یک مهارکننده ممکن است برای معالجه برخی از بیماران مبتلا به لنفوم هوچکین کلاسیک (cHl) که درمان قبلی آن ها مؤثر نبوده یا بعد از دریافت سه یا بیشتر نوع درمان، عود کرده اند، مورد استفاده قرار گیرد. از آنجا که درمان های ایمونوتراپی ممکن است باعث شود سیستم ایمنی بدن علاوه بر سلول های سرطانی به سلول های سالم نیز حمله کند، ممکن است باعث ایجاد عوارض جانبی مانند علائم مانند آنفولانزا، خستگی، جوش و لک پوستی و مشکلات گوارشی شود.
علیرغم شباهت ها، این بیماری ها اغلب به روش های مختلفی تشخیص داده و درمان می شوند. این بیماری ها به انوع دیگری نیز شناخته می شوند. به عنوان مثال، لنفوم با دو نوع، لنفوم هوچکین و لنفوم غیر هوچکین مشخص می شود و هر بیماری نیز انواع مختلفی دارد.
سوالات برتر در مورد لنفوم هوچکین
این بیماری بنام دکتري كه در سال 1832 آن را شناسايي كرد یعنی دكتر توماس هوچكين نام گذاری شده است. لنفوم هوچکین در غدد لنفاوی در قسمت فوقانی بدن (سینه، گردن یا زیر بازوها) ایجاد می شود. این بیماری باعث بزرگ شدن بافت لنفاوی شده و روی ساختارهای مجاور فشار ایجاد می کند. از آنجا که بافت های لنفاوی همه به هم متصل هستند، لنفوم می تواند از یک غده لنفاوی به سایر غدد لنفاوی بدن سرایت کند.
لنفوم هوچکین چیست؟
لنفوم هوچکین یک نوع سرطان نادر است که در سیستم لنفاوی ایجاد می شود، سیستم لنفاوی شامل طحال، غدد لنفاوی و اندام های دیگر است که ناخالصی ها و عفونت های بدن را دفع می کند. لنفوم هوچکین در لنفوسیت ها که سلول های ایمنی موجود در خون و مایع لنفاوی هستند، گسترش می یابد. هنگامی که این سلول ها جهش می یابند، از کنترل خارج می شوند و ممکن است بر سیستم لنفاوی غلبه کرده و به قسمت های دیگر بدن نیز سرایت کنند. علائم این بیماری را دکتر توماس هوچکین، که یک پزشک بریتانیایی است اولین بار در سال 1832 تشخیص داد.

چه تفاوتی بین لنفوم هوچکین و لنفوم غیر هوچکین وجود دارد؟
تفاوت اصلی بین لنفوم هوچکین و غیر هوچکین در این است که آیا سلول های رید-استرنبرگ در بیوپسی غدد لنفاوی یافت می شوند. سلول های رید استرنبرگ در بیمارانی که به لنفوم هوچکین مبتلا هستند، یافت می شوند. این سلول ها در وقع لنفوسیت های جهش یافته B هستند که نسبت به سایر سلول ها بسیار بزرگ هستند.
اشکال مختلف سلول های رید استرنبرگ اغلب به آسیب شناسان کمک می کند تا نوع خاصی از لنفوم هاکجین را تعیین کنند. سلول های رید استرنبرگ برای این دو دانشمند نامگذاری شده اند که ابتدا آن ها را زیر میکروسکوپ شناسایی کردند. لنفوم غیر هوچکین هفتمین سرطان شایع است که تقریباً 75000 مورد هر ساله تشخیص داده می شود. لنفوم هوچکین در مقایسه با آن نادر است و سالانه حدود 8،500 مورد از آن تشخیص داده می شود.
علائم و نشانه های لنفوم هوچکین چیست؟
علائم شایع لنفوم هوچکین ایجاد توده ای در گردن، کشاله ران یا زیر بغل است. توده ممکن است دردناک باشد، خصوصاً بعد از نوشیدن الکل. با گذشت زمان، توده ممکن است رشد کند، یا توده های بیشتری ظاهر شوند.
برخی از علائم لنفوم هوچکین ، مانند تب و تورم گره های لنفاوی، ممکن است به دلیل علائم آنفولانزا یا عفونت اشتباه گرفته شوند. اما در بیماران مبتلا به لنفوم ممکن است این علائم از بین نرود. اگر این علائم بیش از دو هفته ادامه داشته باشد، بایستی به پزشک خود مراجعه کنید.
سایر علائم شایع لنفوم هوچکین به عنوان علائم B شناخته می شود. آن ها شامل موارد زیر هستند:
- تب
- تعریق شبانه
- کاهش چشمگیر و غیر قابل توضیح وزن
- خستگی
- سرفه مداوم
- تنگی نفس
- از دست دادن اشتها
- نفخ شکم
- جوش، لک یا خارش
برخی از این علائم همچنین ممکن است بیماران مبتلا به لنفوم غیر هوچکین یا لوسمی را تحت تأثیر قرار دهند.
انواع مختلف لنفوم هوچکین کدامند؟
دو نوع لنفوم هوچکین وجود دارد. حدود 95 درصد از کل موارد لنفوم هوچکین کلاسیک است. این شکل از بیماری به چهار زیر گروه تقسیم می شود: اسکلروز گره ای، سلولزی مختلط، غنی از لنفوسیت ها و تخلیه لنفوسیت ها. یک نوع از لنفوم هوچکین که کمتر شایع است لنفوسیت های گره ای است.
چه تفاوتی بین لوسمی و لنفوم وجود دارد؟
لوسمی و لنفوم علائم و خصوصیات مشترک بسیاری را دارند. هر دو بیماری سرطان خون یا سرطان مایع محسوب می شوند و منشاء آن ها لنفوسیت ها هستند، یعنی گلبول های سفید خون که بدن را در مبارزه با بیماری کمک می کند. در بیماران مبتلا به لوسمی و لنفوم، گلبول های سفید خارج از کنترل رشد کرده و سلول های سالم را جمع می کنند.
هنگامی که سلول های جهش یافته در خون یافت می شوند، این بیماری به صورت لوسمی تشخیص داده می شود. هنگامی که سلول های جهش یافته در غدد لنفاوی یافت می شوند، سرطان لنفوم محسوب می شود. سلول های لوسمیک به احتمال زیاد در خون باقی می مانند و در بدن گردش می کنند. سلول های لنفوم نیز ممکن است در گردش باشند، اما احتمالاً سلول های لوسمیک در تومورهای جامد در سیستم لنفاوی مانند گره های لنفاوی یا طحال در گردش باشند.
برای تشخیص اینکه آیا شخص به لنفوم مبتلا شده است، انجام چه نوع آزمایشاتی لازم است؟
بیماران ممکن است آزمایش های مختلفی را انجام دهند تا مشخص شود که آیا آن ها مبتلا به لنفوم یا لوسمی هستند؟ در صورت ابتلا بودن فرد، برای تشخیص مرحله یا پیشرفت بیماری بیوپسی انجام می شود و نمونه بافتی از غدد لنفاوی گرفته می شود. سپس نمونه توسط پاتولوژیست زیر میکروسکوپ مورد بررسی قرار می گیرد.
یک آزمایش خون نیز ممکن است انجام شود تا احتمال وجود عفونت یا سایر بیماری ها رد شود. آزمایشات دیگری که برای تشخیص نوع یا مرحله بیماری استفاده می شود شامل فلوسایتومتری(برای جستجوی DNA غیر طبیعی)، آزمایش خون و آزمایشات تصویربرداری مانند سی تی اسکن است.
آیا مایع سرطانی مانند لنفوم هاکجین می تواند تومورهای جامد را ایجاد کند؟
بله، لنفوسیت های سرطانی به ویژه در غدد لنفاوی می توانند در اندام ها و غدد سیستم لنفاوی جمع شوند. سلول های سرطانی همچنین ممکن است در لوزه ها، طحال تیموس و استخوان ها جمع شوند. این تومورها ممکن است توده هایی تشکیل دهند، دردناک شوند و در تنفس، گردش خون و عملکردهای دیگر اختلال ایجاد کنند. آن ها ممکن است نیاز به برداشتن عمل جراحی داشته باشند.
از چه نوع درمانی برای لنفوم هوچکین استفاده می شود؟
درمان های اصلی لنفوم هوچکین ایمونوتراپی، شیمی درمانی، پیوند سلول های بنیادی و / یا پرتودرمانی است. این روش های درمانی ممکن است به تنهایی و یا در ترکیب با یکدیگر استفاده شوند. سازمان غذا و داروی ایالات متحده داروی پمبرولیزامب را برای معالجه برخی بیماران مبتلا به لنفوم هوچکین کلاسیک که معالجه قبلی آن ها مؤثر نبوده و یا بعد از دریافت سه یا چند نوع درمان بیماریشان عود کرده است، تصویب کرده است.
پمبرولیزامب یک داروی مهارکننده است که با مسدود کردن سیگنال هایی که سلول های سرطانی برای مخفی کردن سیستم ایمنی بدن استفاده می کنند، کار می کند. پرتودرمانی ممکن است برای از بین بردن سلول های سرطانی که در غدد لنفاوی، طحال یا اندام های مرتبط جمع شده اند و باعث درد و تورم می شود، استفاده شود. قبل از پیوند سلول های بنیادی، یک بیمار با دوز بالای شیمی درمانی انجام می شود تا حد ممکن تعداد سلول های سرطانی را از بین ببرد.
سپس سلول های بنیادی به صورت داخل وریدی (مشابه انتقال خون) داده می شوند. سلول های بنیادی سپس به مغز استخوان سفر کرده و سلول های جدید خون سالم را در فرایندی که به عنوان پیوند نامیده می شوند، تولید می کنند.
عوارض جانبی رایج لنفوم هوچکین یا درمان آن چیست؟
از آنجا که لنفوم سیستم لنفاوی را تحت تأثیر قرار می دهد، درمان این بیماری ممکن است منجر به عارضه ای به نام لنف ادم شود. لنف ادم در واقع به تورم در اثر ایجاد مایعات لنفاوی گفته می شود.
سایر عوارض جانبی رایج عبارتند از:
- مسائل مربوط به باروری
- عفونت ها
- مشکلات تیروئید
- سرطان های ثانویه
- آسیب ریه
- بیماری قلبی و سکته مغزی
آیا می توان از لنفوم هوچکین جلوگیری کرد؟
علت لنفوم هوچکین ناشناخته است، اما عوامل خطر شناخته شده شامل موارد زیر است:
سن
طبق آمار انستیتوی ملی سرطان، سن متوسط یک بیمار مبتلا به لنفوم هوچکین 39 سال است. بیشتر موارد یعنی حدود 57 درصد در بیماران جوانتر از 44 سال تشخیص داده می شود.
جمعیت
لنفوم هوچکین در آمریکای شمالی و شمال اروپا و در محافل اقتصادی-اجتماعی بالاتر رایج است. طبق گزارش انجمن سرطان آمریکا، سابقه خانوادگی درحدود 5 درصد موارد یک عامل خطرمحسوب می شود.
جنسیت
لنفوم هوچکین بیشتر در مردان تشخیص داده می شود.
سلامت
بیمارانی که سیستم ایمنی بدن آن ها پس از پیوند عضو به خطر بیفتد یا HIV / AIDS یا ویروس اپشتین بار دارند، در معرض خطر بیشتری قرار دارند.