بیهوشی، شاخهای از علم پزشکی است که در آن از داروها و روشهای مختلف برای تسکین درد، کاهش هوشیاری، و ایجاد شرایط مناسب برای انجام اعمال جراحی و سایر پروسههای پزشکی استفاده میشود. این علم یکی از بنیادیترین پیشرفتها در پزشکی مدرن به شمار میآید، چرا که بدون وجود آن، بسیاری از اعمال جراحی و درمانها غیرممکن یا به شدت دردناک و خطرناک میشدند.
در این مقاله، به بررسی تاریخچه بیهوشی، انواع آن، مکانیسم عملکرد، کاربردها، عوارض جانبی، و آخرین پیشرفتهای این حوزه میپردازیم.
تاریخچه بیهوشی
بیهوشی به معنای کاهش یا از بین بردن حس درد، تاریخی طولانی دارد. پیش از کشف مواد بیهوشکننده مدرن، مردم از گیاهان دارویی، الکل، و حتی روشهای فیزیکی مانند فشردن شریانهای اصلی برای ایجاد بیحسی استفاده میکردند.
دوران باستان:
در تمدنهای مصر، هند، و چین باستان از گیاهانی مانند تریاک و برگ کوکا برای تسکین درد استفاده میشد.
پزشکان یونان و روم باستان، مانند بقراط و گالن، از ترکیبات ساده برای کاهش درد بهره میبردند.
قرن 19:
انقلاب بزرگ در بیهوشی با کشف مواد شیمیایی خاصی مانند اتر، کلروفرم، و نیتروس اکسید (گاز خنده) آغاز شد.
اولین جراحی تحت بیهوشی با استفاده از اتر در سال 1846 توسط ویلیام تی. جی. مورتون در ماساچوست انجام شد. این واقعه نقطه عطفی در تاریخ پزشکی بود.
تعریف بیهوشی و انواع آن
بیهوشی به روشهای مختلفی برای کنترل درد و ایجاد بیحسی تقسیم میشود. انواع بیهوشی عبارتاند از:
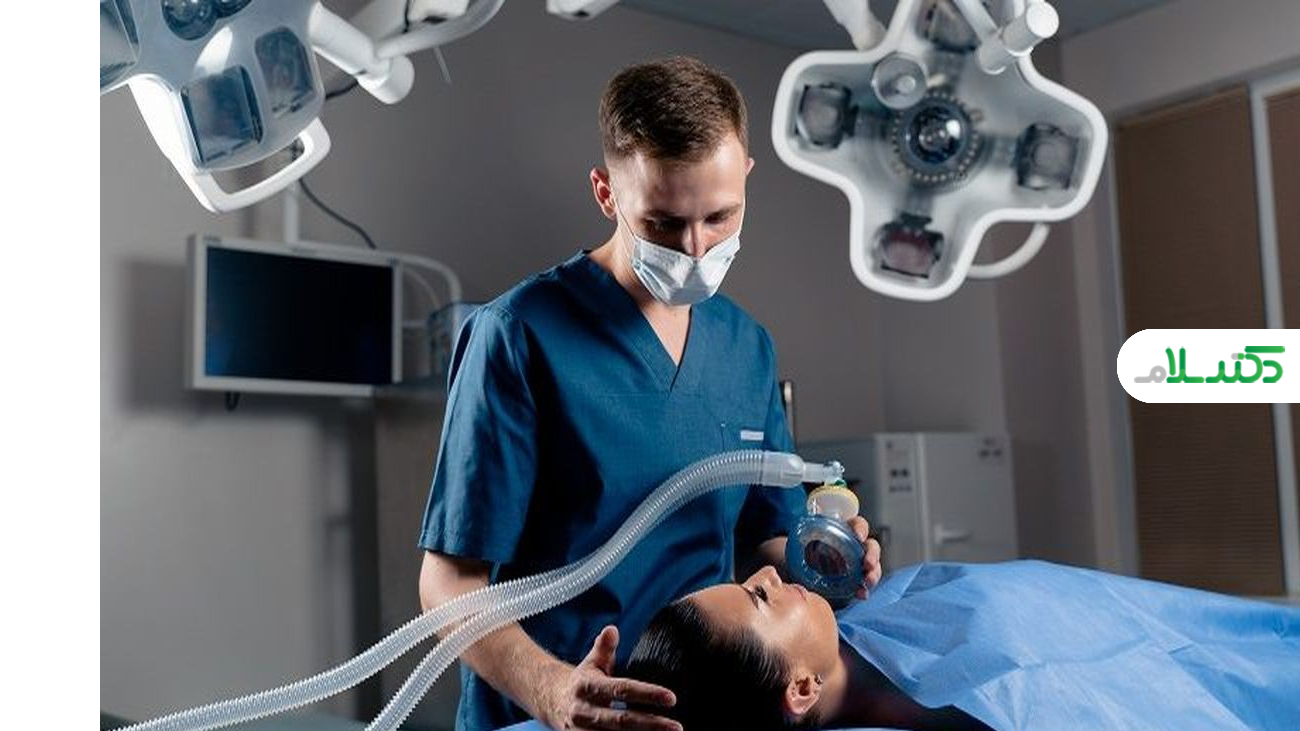
بیهوشی عمومی:
در این نوع، بیمار به طور کامل بیهوش میشود و هوشیاری و احساس درد را از دست میدهد. بیهوشی عمومی برای جراحیهای بزرگ و طولانی مدت مناسب است. داروهایی که برای این منظور استفاده میشوند شامل ترکیبی از گازها (مانند ایزوفلوران) و داروهای تزریقی (مانند پروپوفول) هستند.
بیهوشی موضعی:
در این روش، بیحسی فقط در یک ناحیه خاص از بدن ایجاد میشود. برای مثال، بیحسی دندان هنگام پر کردن یا کشیدن دندان. داروهای موضعی مانند لیدوکائین برای این منظور استفاده میشوند.
بیهوشی ناحیهای:
- بیهوشی ناحیهای شامل بیحسی در بخشی بزرگتر از بدن است، مانند اندامهای پایینی.
- اپیدورال و اسپاینال از رایجترین روشهای بیهوشی ناحیهای هستند که اغلب در زایمان طبیعی یا سزارین استفاده میشوند.
بیهوشی آرامبخش (سدیشن):
این نوع برای پروسههای کوتاه یا کمتهاجمی استفاده میشود. بیمار هوشیار میماند اما احساس آرامش میکند و ممکن است حافظهای از این تجربه نداشته باشد.
مکانیسم عملکرد بیهوشی
بیهوشی بر سیستم عصبی مرکزی (مغز و نخاع) تأثیر میگذارد. هدف آن، کاهش یا از بین بردن انتقال سیگنالهای درد به مغز است. این مکانیسم شامل مراحل زیر است:
کاهش فعالیت نورونها:
داروهای بیهوشی با اتصال به گیرندههای خاصی در مغز و نخاع، فعالیت نورونها را کاهش میدهند.
این داروها معمولاً گیرندههای GABA یا گلوتامات را تحت تأثیر قرار میدهند.
ایجاد خوابآلودگی و آرامش:
برخی داروها مانند پروپوفول، باعث کاهش فعالیت کلی مغز شده و وضعیت خوابآلودگی را ایجاد میکنند.
قطع حس درد:
داروهای اپیوئیدی مانند مورفین و فنتانیل با تأثیر بر گیرندههای اپیوئیدی، احساس درد را مسدود میکنند.
مراحل بیهوشی عمومی
بیهوشی عمومی شامل سه مرحله اصلی است:
القای بیهوشی: در این مرحله، داروهای بیهوشکننده تزریقی یا استنشاقی استفاده میشوند تا بیمار به وضعیت بیهوشی وارد شود.
نگهداری بیهوشی: طی این مرحله، داروهای استنشاقی یا تزریقی به بیمار داده میشوند تا وضعیت بیهوشی حفظ شود. پارامترهایی مانند فشار خون، ضربان قلب، و میزان اکسیژن خون به دقت پایش میشوند.
بیداری: پس از پایان عمل جراحی، داروهای بیهوشی قطع شده و بیمار به تدریج هوشیاری خود را باز مییابد.
کاربردهای بیهوشی
بیهوشی در بسیاری از زمینههای پزشکی نقش حیاتی دارد:
جراحیهای بزرگ:
جراحیهای قلب، مغز، و پیوند اعضا بدون بیهوشی ممکن نیست.
روشهای تشخیصی:
در برخی موارد، مانند کولونوسکوپی، از آرامبخشها یا بیهوشی استفاده میشود.
کنترل درد:
در مدیریت دردهای مزمن یا دردهای زایمان، از بیهوشی ناحیهای استفاده میشود.
اورژانسها:
در مواردی مانند آسیبهای شدید، بیهوشی برای انجام اقدامات فوری ضروری است.
عوارض جانبی بیهوشی
بیهوشی، هرچند ایمن و مؤثر است، اما ممکن است با عوارض جانبی همراه باشد:
عوارض کوتاهمدت:
حالت تهوع و استفراغ
گیجی و خوابآلودگی
لرزش بدن
خشکی گلو
عوارض بلندمدت یا نادر:
مشکلات حافظه
آسیب به اعصاب محیطی
واکنشهای آلرژیک
افزایش خطر مشکلات قلبی یا ریوی در افراد مستعد
خطرات جدی:
هایپرترمی بدخیم: یک واکنش نادر و تهدیدکننده به برخی داروهای بیهوشی.
افت شدید فشار خون یا ایست قلبی.
پیشرفتهای اخیر در بیهوشی
علم بیهوشی همچنان در حال تکامل است و پیشرفتهای جدیدی در این زمینه به وقوع میپیوندد:
بیهوشی هدفمند:
استفاده از فناوریهای هوش مصنوعی برای تنظیم دقیق دوز داروها و پایش وضعیت بیمار.
داروهای جدید:
توسعه داروهایی با عوارض جانبی کمتر و مدت اثر کوتاهتر.
روشهای غیرتهاجمی:
تکنیکهای جدیدی که نیاز به داروهای سنتی بیهوشی را کاهش میدهند، مانند بیحسی مغناطیسی یا الکتریکی.
پایش پیشرفته:
مانیتورهایی که عمق بیهوشی و فعالیت مغزی را به صورت لحظهای ارزیابی میکنند.
نتیجهگیری
بیهوشی یکی از بزرگترین پیشرفتهای پزشکی است که توانسته است دنیای جراحی و درمان را متحول کند. با وجود پیشرفتهای چشمگیر در این حوزه، هنوز هم تحقیقات برای بهبود ایمنی، کاهش عوارض جانبی، و بهینهسازی روشها ادامه دارد. آگاهی از اصول بیهوشی و خطرات آن، به پزشکان و بیماران کمک میکند تا تصمیمات آگاهانهتری بگیرند و تجربهای ایمنتر داشته باشند.
این دانش نه تنها بهبود سلامت جسمی، بلکه کاهش اضطراب و درد بیماران را به همراه دارد و به عنوان یکی از ستونهای اصلی پزشکی مدرن باقی میماند.