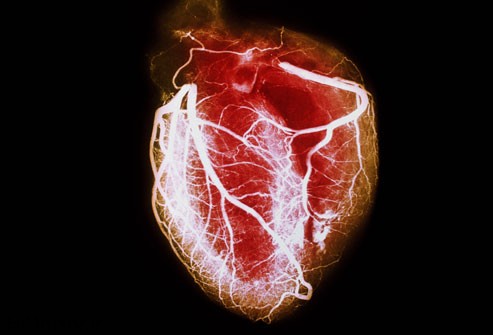
حتما همه شما حداقل يكبار صداي قلب خود يا ديگران را شنيدهايد. صداي طبيعي تپيدن قلب شامل يك صداي اول به شكل «لوب» و يك صداي دوم مشابه «دوب» است كه در بين آن سكوت كامل برقرار ميشود. اين صداها بر اثر باز و بسته شدن دريچههاي قلب بهوجود ميآيند و وقتي در كنار هم قرار بگيرند همان صداي معروف «لوب دوب» ضربان قلب شنيده ميشود.
صداي اول مربوط به بسته شدن دريچه ميترال و تريكوسپيد است و صداي دوم هنگام بسته شدن دريچههاي ريوي و آئورت ايجاد ميشود. در فاصله بين صداي اول و دوم عضلات قلب منقبض شده و خون را به رگها ميفرستند و در زمان بين صداي دوم تا صداي تپش بعدي، عضلات اين عضو منبسط شده و خون را در خود جمع ميكنند. در حالت طبيعي بايد بين اين دو صداي اصلي سكوت كامل باشد، اما گاهي بهدليل وجود بعضي بيماريها اين اتفاق نميافتد. در برخي افراد ديگر ممكن است صداي سوم و چهارمي هم شنيده شود كه در بسياري از موارد طبيعي و در موارد خاصي غيرطبيعي بوده و علائم يك بيماري قلبي هستند.
صداهاي غيرطبيعي وارد ميشوند!
مورمور قلبي به صداهاي غيرطبيعي گفته ميشود كه در يك چرخه ضربان قلب شنيده ميشود و اغلب بهدليل جريان خون نامنظم در اطراف قلب بهوجود ميآيد. ممكن است شما بتوانيد اين صداها را با استفاده از گوشيهاي مخصوص پزشكي بشنويد. همانطور كه گفتيم ضربان قلب طبيعي دو صدا دارد، اما اگر بين يا بعد از اين دو مرحله، صداهاي اضافي شنيديد، ميتواند نشاندهنده مشكل در قلب باشد. اكثر مورمورهاي قلبي بيخطر هستند و نياز به درمان ندارند اما بعضي ديگر حتما بايد توسط پزشك معاينه شوند و ممكن است نشاندهنده يك بيماري بسيار جدي و خطرناك باشند.
علائم مورمور چيست؟
براي آنكه متوجه شويم مورمورهاي قلبي بيخطر هستند يا خير، بايد بهدنبال علائم خاصي در بدن خود بگرديم؛ علائمي مانند آبي شدن رنگ پوست، نوك انگشتان يا لبها يا اضافهوزن ناگهاني ميتوانند اولين نشانههاي بروز مشكل در قلب باشند. تنگي نفس، سرفههاي مزمن، بزرگ شدن رگهاي گردن، كمبود اشتها و تعريق شديد بعد از تحرك بدني هم از ديگر نشانههايي هستند كه توجه به آنها ممكن است باعث نجات شما از مرگ حتمي شود. در بسياري از موارد هم بيماران مبتلا به مورمور قلبي خطرناك در ناحيه قفسه سينه احساس درد ميكنند، اغلب رنگ پريده هستند و گاهي اوقات از سرگيجه شكايت ميكنند.
علت مورمور قلبي چيست؟
در كودكان مورمورهاي غيرعادي معمولا بهدليل نقصهاي مادرزادي در قلب بهوجود ميآيد، اما در بزرگسالان صداهاي غيرطبيعي بهعلت مشكل در دريچه قلبي ظاهر ميشوند. در بعضي كودكان هنگام رشد در بدن مادر، حفرهاي در ديوارهاي متصلكننده دو بخش مجزاي قلب ايجاد ميشود. اگر اندازه اين حفره كوچك باشد، شايد مشكل زيادي ايجاد نكند، اما در صورت بزرگ بودن اندازه آن يا قرار گرفتن آن در يك محل حساس، جان بيمار در معرض خطر قرار ميگيرد.
در بزرگسالان هم وجود بعضي مشكلات در دريچههاي قلبي باعث ميشود آنها اجازه خروج خون كافي از خود را ندهند يا به درستي بسته نشوند كه در هر دو حالت صداهاي غيرعادي از قبل به گوش ميرسد. البته عوامل ديگري مانند عفونت يا آسيب به ساختار قلب يا ابتلا به بيماريهايي مانند تب روماتيسمي هم ميتوانند در ابتلا به مورمور قلبي دخيل باشند.
چه افرادي در معرض خطرند؟
سه گروه از افراد بيش از ديگران مستعد ابتلا به مورمور قلبي هستند. اگر در خانواده يا نزديكانتان افرادي هستند كه بيماريهاي قلبي را تجربه كردهاند، شما ميتوانيد جزو اولين گروه در معرض خطر باشيد. گروه دوم زناني هستند كه حين بارداري بيماريهايي مانند ديابت يا عفونت را تجربه كردهاند. اين خانمها حتما بايد براي اطمينان از سلامت قلب خود به پزشك مراجعه كنند. گروه سوم هم اشخاصي هستند كه بعضي داروهاي خاص را مصرف ميكنند يا سابقه اعتياد به مواد مخدر يا الكل را دارند.
علاوه بر سه گروه ذكر شده، مبتلايان به فشار خون بالا و افرادي كه قبلا سابقه حمله قلبي داشتهاند هم ميتوانند در معرض تهديد باشند. براي آنكه بهتر متوجه موضوع شويد در ادامه شايعترين مورمورهاي قلبي را با شكل مقايسه ميكنيم.
تنگي دريچه آئورت– قسمت B
آئورت بزرگترين سرخرگ بدن است كه خون را از بطن چپ دريافت كرده و در بدن پخش ميكند. در ابتداي محل خروج آئورت از قلب، دريچهاي با همين نام قرار گرفته است، اگر اين دريچه بهخوبي باز نشود، جريان خون خروجي از قلب محدود شده و قلب بايد فشار بيشتري را تحمل كند تا اين كمبود خون جبران شود، به همين دليل احساس درد در قفسه سينه از علائم آشناي تنگي دريچه آئورت است.
اين بيماري ممكن است از هنگام تولد همراه بيمار باشد، اما در بسياري از موارد با بالا رفتن سن در انسان ظاهر ميشود. مهمترين عامل تنگي دريچه آئورت رسوب كلسيم در دهانه اين قسمت از قلب است. همانطور كه در شكل مشخص است، هنگام شنيدن صداي قلب مبتلايان به اين بيماري بين صداي اول و دوم قلب، صداهاي اضافي شنیده میشود. تقريبا دو درصد از افراد بالاي 65 سال به اين بيماري دچار ميشوند كه شيوع آن در مردان بيشتر از زنان است.
نارسايي دريچه ميترال – قسمت C
نارسايي دريچه ميترال زماني اتفاق ميافتد كه اين دريچه بهطور كامل بسته نميشود و خون را به درون قلب برميگرداند. به اين ترتيب خون بهدرستي از قلب به ديگر قسمتهاي بدن پمپاژ نميشود و بر اثر آن شما احساس خستگي و تنگي نفس ميكنيد. در موارد شديد تنها راه درمان انجام عمل جراحي براي تعويض دريچه معيوب است. در صورت درمان نشدن ممكن است فرد دچار نارسايي قلبي يا ضربان قلب نامنظم شود علائم ديگر اين بيماري سرفه هنگام شب يا در حالت درازكش و ضربان قلب ريز و سريع است. در بعضي افراد هم ممكن است پاها يا قوزك پاها دچار تورم شود.
نارسايي دريچه آئورت – قسمت D
اين بيماري هم مشابه با نارسايي دريچه ميترال است. در اين حالت هم دريچه آئورت به خوبي بسته نميشود و اجازه ميدهد خون خارج شده از حفره سمت چپ قلب دوباره به درون آن بازگردد. اين بيماري ممكن است بهصورت ناگهاني يا در طول دهها سال رخ بدهد. اگر شدت مشكلات دريچه آئورت افزايش پيدا كند، معمولا جراحي تنها راه درمان است. علاوه بر خستگي و تورم در پاها، فرد بيمار ممكن است هنگام تنفس عادي احساس مشكل كند. اين عامل هنگام فعاليت بدني و دويدن بهتر خود را نشان ميدهد. احساس سرگيجه و رنگ پريدگي هم در بعضي بيماران مشاهده شده است.
تنگي دريچه ميترال – قسمت E
همانطور كه از نامش پيداست، اين بيماري با تنگ شدن خروجي دريچه ميترال بهوجود ميآيد. در اين حالت خون نميتواند بهخوبي از بدن به داخل قلب وارد شود. اصليترين دليل ابتلا به اين بيماري تب روماتيسمي و عفونت است. اگر تنگي دريچه ميترال بهموقع درمان نشود، ممكن است عواقب جبرانناپذيري به همراه داشته باشد. مبتلايان به اين بيماري علاوه بر تنگي نفس ممكن است احساس سرگيجه و رنگپريدگي را هم تجربه كنند. در بعضي آنها سرفههاي شديد مشاهده ميشود كه در مواردي آغشته به خون است. سردرد شديد، مشكل هنگام تكلم و احساس درد در قفسه سينه هم ميتواند بيمار را از وجود اين مشكل آگاه كند.
گوشي پزشكي
اولين گوشي پزشكي يا «استتوسكوپ» 186 سال پيش ساخته و وارد دنياي طبابت شد. در آن زمان يك پزشك فرانسوي بهنام «رنه لينك» يك بيمار چاق را معاينه ميكرد كه به فكر ساخت اين وسيله افتاد. گوشي ساخته شده از جنس چوب بود و فقط دهانه داشت كه روي گوش قرار ميگرفت و قسمت ديگر روي سينه بيمار قرار داده ميشد. رنه متوجه شد با اين وسيله صدا بسيار واضحتر از زماني شنيده ميشد كه پزشكان گوش خود را مستقيما روي قفسه سينه بيمار ميگذاشتند.
حدود 30 سال بعد يك پزشك اهل ایالاتمتحده تغييراتي در گوشي بهوجود آورد بهطوري كه لوله آن را قابل انعطاف كرد و دو مجرا براي قرار گرفتن روي گوش ساخت. در سال 1960 دكتر «ليتمن» كه استاد دانشگاه هاروارد بود، گوشي پزشكي جديدي ساخت كه شباهت بسياري به گوشيهاي امروزي داشت. دكتر ليتمن معتقد بود يك گوشي ايدهآل بايد بتواند اصوات مزاحم را حذف كند، سبك و قابل انعطاف باشد و از چند قسمت مجزا تشكيل شده باشد.
بهتدريج پيشرفتها ادامه يافت و گوشي پزشكي روزبهروز به نمونههاي مدرني كه ما ديدهايم، نزديكتر شد. در حال حاضر گوشيهايي ساخته ميشوند كه ميتوانند تا 75درصد از صداهاي مزاحم را حذف كنند. حتي بعضي مدلهاي پيشرفتهتر قادر است صداي قلب بيمار را ضبط كرده و به پزشك امكان دوباره شنيدن صداي قلب را بدهد. در حال حاضر گوشيهاي مدل ليتمن مشهورترين برند هستند و پرفروشترين مارك بازار بهحساب ميآيند. گوشيهاي پزشكي در بازار با تنوع بسيار بالايي به چشم ميخورند و بين 20هزار تا چند صد هزار تومان قيمت دارند